Понос сколько длится дней: причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Острые кишечные инфекции
Кишечные инфекции с полным правом называют «болезнями грязных рук», подчеркивая их тесную связь с несоблюдением элементарных гигиенических правил. Патогенные микроорганизмы попадают в желудочно-кишечный тракт ребенка с недоброкачественной пищей, грязными руками, инфицированными сосками, ложками и, бурно размножаясь в нем, вызывают заболевания, основными симптомами которых являются боли в животе, понос и рвота. Возбудителям кишечных инфекций нет числа, так же как и их клиническим проявлениям, существующим под разными названиями: диспепсия, диарея, гастроэнтерит, энтероколит, гастроэнтероколит и т.д.
Больше всего неприятностей способны доставить ребенку патогенные кишечные палочки, сальмонеллы, дизентерийные микробы, стафилококки и различные вирусы (наиболее часто энтеро-, рота- и аденовирусы).
Нередко у взрослых членов семьи наблюдаются стертые формы заболевания или носительство патогенных возбудителей, что способствует распространению инфекций.
Пути передачи известны давно: возбудители выделяются из организма с испражнениями больного и попадают к здоровому через рот с пищевыми продуктами, водой, через предметы быта (дверные ручки, выключатели, посуда, белье и т.д.).
Грудничок, жизненное пространство которого ограничено кроваткой, получает возбудителей кишечной инфекции из маминых рук с соской, бутылочкой, игрушкой, зараженной смесью. Нередко упавшую на пол соску мама «дезинфицирует», облизывая своим языком, добавляя к микробам, поднятым с пола, еще и своих собственных из носоглотки. А отсутствие у взрослых членов семьи привычки мыть руки после посещения туалета грозит малышу бесконечными диареями.
Основные симптомы острого кишечного инфекционного заболевания (ОКИЗ) известны всем: боли в животе, повторная рвота, частый жидкий стул, нередко сопровождающиеся повышением температуры. Чаще болеют дети раннего возраста (до 3 лет).
Высокой заболеваемости в этом возрасте способствуют пониженная сопротивляемость организма и особенности поведения ребенка: подвижность и любознательность, стремление познакомиться с миром, пробуя его «на зуб», пренебрежение правилами личной гигиены.
Период с момента заражения до начала заболевания может быть коротким (30 – 40 минут), тогда можно с уверенностью назвать причину заболевания, или длинным (до 7 дней), когда погрешности в питании и поведении уже стерлись в памяти.
Нередко заболевание протекает так бурно, что уже за несколько часов может развиться обезвоживание организма за счет потери жидкости и солей с рвотными массами и жидким стулом.
Признаки обезвоживания обнаружить нетрудно: ребенок вялый, кожа сухая, эластичность ее снижена, слюны выделяется мало, выражена сухость языка и губ, глаза запавшие, голос становится менее звонким, мочеиспускания — редкими и скудными.
Это тяжелое состояние, свидетельствующее о нарушении работы всех органов и систем организма и требующее немедленного оказания медицинской помощи.
В первые часы заболевания неважно, какой возбудитель вызвал расстройство пищеварения – главное, не допустить обезвоживания организма, следовательно, ребенок должен получать достаточное количество жидкости для восстановления утраченной. С рвотой и поносом теряется не только жидкость, но и микроэлементы, такие как калий, натрий, хлор, нарушается кислотно-щелочное равновесие, что еще больше отягощает состояние, и на фоне обезвоживания нередко возникают судороги. Поэтому ребенок должен получать не простую воду, а глюкозо-солевые растворы.
С рвотой и поносом теряется не только жидкость, но и микроэлементы, такие как калий, натрий, хлор, нарушается кислотно-щелочное равновесие, что еще больше отягощает состояние, и на фоне обезвоживания нередко возникают судороги. Поэтому ребенок должен получать не простую воду, а глюкозо-солевые растворы.
В аптеке свободно продаются смеси солей с глюкозой: «Глюкосолан», «Регидрон», «Цитроглюкосолан», «Оралит» и др. Содержимое пакета растворяется в одном литре кипяченой и охлажденной воды, и лекарство готово. К сожалению, солоноватый вкус напитка детям не нравится, поэтому не ждите, что ребенок с удовольствием будет употреблять целебный раствор. Специально для детей созданы глюкозо-солевые растворы «Гидровит» с приятным клубничным запахом и вкусом и «Хумана электролит» с запахом и вкусом банана. Один пакет на стакан теплой кипяченой воды, и вкусное лекарство готово.
Теперь вам потребуется терпение и настойчивость для выпаивания больного ребенка. В течение первого часа давайте ему по 2 чайных ложки раствора через каждые две минуты. Даже если ребенок пьет с жадностью, не стоит увеличивать дозу, ибо большое количество жидкости может спровоцировать рвоту.
Даже если ребенок пьет с жадностью, не стоит увеличивать дозу, ибо большое количество жидкости может спровоцировать рвоту.
Со второго часа дозу можно увеличить, и давать ребенку по две столовых ложки через каждые 10-15 минут. За сутки количество введенной жидкости должно составить от 50 до 150 мл раствора на каждый килограмм веса в зависимости от частоты рвоты, поноса и тяжести состояния.
Глюкозо-солевой раствор нельзя подвергать кипячению и через 12-24 часа следует приготовить свежую порцию.
В дополнение к глюкозо-солевым растворам ребенку можно давать простую питьевую воду, чай, отвар шиповника, минеральную воду без газа.
Если ребенок пьет много и охотно, не ограничивайте его. Здоровые почки справятся с нагрузкой и выведут излишек воды из организма вместе с токсическими веществами.
Гораздо хуже, если больной отказывается пить, тогда приходится прибегать к различным ухищрениям, чтобы напоить упрямца. Грудному ребенку можно закапывать раствор в ротик из пипетки или вводить в ротовую полость с помощью шприца (без иглы) или резиновой груши. Двух-трехлетнему малышу предложите вспомнить, как он был маленьким и сосал из бутылочки. Ничего, что он уже давно пьет из чашки, дайте ему бутылочку с лечебным раствором, пусть поиграет «в маленького».
Грудному ребенку можно закапывать раствор в ротик из пипетки или вводить в ротовую полость с помощью шприца (без иглы) или резиновой груши. Двух-трехлетнему малышу предложите вспомнить, как он был маленьким и сосал из бутылочки. Ничего, что он уже давно пьет из чашки, дайте ему бутылочку с лечебным раствором, пусть поиграет «в маленького».
По закону подлости заболевание наступает неожиданно в самое неподходящее время (ночью) и в самом неподходящем месте (на даче, в деревне), когда под рукой нет лекарств, а до ближайшей аптеки, как говорится, «семь верст до небес и все лесом».
На помощь придут смекалка и сообразительность. Ведь что такое, к примеру, «Глюкосолан»? Это смесь солей, состоящая из натрия хлорида (соль) – 3,5 г, натрия бикарбоната (пищевая сода) – 2,5 г, калия хлорида – 1,5 г и глюкозы – 20 г.
В любом доме найдется соль и сода, а калий и глюкозу (фруктозу) получим, отварив горстку изюма или кураги в одном литре воды. На 1 литр изюмного отвара добавьте 1 чайную ложку соли (без верха), половину чайной ложки соды, вот вам и глюкозо-солевой раствор.
Если нет изюма или кураги, возьмите в качестве источника калия несколько крупных морковок, порежьте на куски, предварительно вымыв и почистив, и отварите в таком же количестве воды. Затем добавьте 1 чайную ложку соли, половину чайной ложки соды и 4 чайных ложки сахара.
Если ни изюма, ни моркови под рукой не оказалось, основой раствора станет простая кипяченая вода, в одном литре которой вы разведете 1 чайную ложку соли, 1\2 чайной ложки соды и 8 чайных ложек сахара.
Очень часто мамы жалуются, что малыш не желает пить «невкусную водичку». И в этой ситуации можно, проявив смекалку, превратить лечебный раствор в приятный на вкус напиток. Просто-напросто разведите пакетик «Регидрона» не в обычной воде, а в изюмном отваре (1300мл). Мы уже отмечали, что изюмный отвар богат калием и глюкозой, так что после растворения в нем пакетика «Регидрона» вы получите глюкозо-солевой раствор, обогащенный дополнительным количеством минеральных солей.
При всей кажущейся простоте выпаивание является одним из основных пунктов комплексного лечения ребенка с кишечной инфекцией. Помните об этом и не пренебрегайте выпаиванием, лелея надежду на чудодейственные антибиотики, которые должны сразу остановить болезнь.
Рвота и понос – защитная реакция организма на попадание в желудок чужеродного агента. С их помощью организм освобождается от микробов и их токсинов. Надо помочь организму в этой борьбе. Это призваны сделать адсорбенты – вещества, связывающие микробы, вирусы, токсины и выводящие их из организма.
Самый известный адсорбент – активированный уголь. Перед употреблением таблетку угля следует растолочь для увеличения адсорбционной поверхности, развести небольшим количеством кипяченой воды и дать ребенку выпить. Разовая доза активированного угля – одна таблетка на 10 кг веса ребенка.
Для детей предпочтительно использовать «Смекту» – один порошок развести в 100 мл (полстакана) кипяченой воды и давать ребенку от 2-4 чайных ложек до 2-4 столовых ложек на прием в зависимости от возраста.
Энтеродез – один пакетик развести в 100 мл кипяченой воды и давать ребенку по несколько глотков на прием. Энтеродез особенно эффективен при частом жидком обильном стуле.
В последнее время полку адсорбентов прибыло: появились новые эффективные препараты – энтеросгель и полисорб.
Принимать адсорбенты необходимо 3-4 раза в день. Не отчаивайтесь, если принятый первый раз адсорбент вскоре вышел обратно с рвотой. За те несколько минут, что он находился в желудке, значительная часть микробов успела осесть на нем и покинуть организм. В следующий прием адсорбент удержится в желудке и, перейдя в кишечник, продолжит выполнять функцию «чистильщика» там.
Не рекомендуется принимать внутрь раствор марганцевокислого калия для лечения кишечных инфекций и пищевых отравлений. После приема розового раствора марганцовки на какое-то время рвота прекращается. Но это кажущееся и кратковременное улучшение, после которого состояние ухудшается и возобновляется бурная рвота. Почему это происходит? Слизистая оболочка желудка чутко реагирует на поступление и размножение микробов, и, по достижении их определенной концентрации, с помощью рвоты удаляет инфекционный агент из организма.
Почему это происходит? Слизистая оболочка желудка чутко реагирует на поступление и размножение микробов, и, по достижении их определенной концентрации, с помощью рвоты удаляет инфекционный агент из организма.
Раствор марганцовки оказывает дубящее действие на слизистую оболочку и снижает ее чувствительность к микробам, что позволяет им размножаться и накапливаться в желудке в большем количестве и более продолжительное время. Следовательно, большее количество токсинов всосется в кровь из желудка, и большее количество микробов перейдет в кишечник.
Такое же негативное действие оказывает раствор марганцовки, введенный в клизме. Он вызывает образование каловой пробки, препятствующей удалению жидкого стула, в котором содержится большое количество патогенных микроорганизмов, и бурное размножение последних в кишечнике способствует всасыванию токсинов в кровь и развитию тяжелых воспалительных процессов в кишечнике.
Никаких лекарственных препаратов без назначения врача! Особенно не стремитесь напоить таблетками ребенка с многократной рвотой. Ваши усилия не будут вознаграждены, так как любая попытка проглотить лекарство вызывает рвоту. Только глюкозо-солевые растворы и адсорбенты.
Ваши усилия не будут вознаграждены, так как любая попытка проглотить лекарство вызывает рвоту. Только глюкозо-солевые растворы и адсорбенты.
Давая ребенку назначенные врачом лекарственные препараты, не совмещайте их по времени с приемом адсорбентов. Значительная часть лекарства, осаждаясь на сорбенте, выходит из организма, следовательно, его эффективность снижается. Между приемами адсорбентов и лекарственных препаратов должен быть перерыв не менее двух часов.
Не пытайтесь насильно кормить ребенка, которого беспокоят тошнота и рвота. Это не приведет ни к чему хорошему, а лишь вызовет рвоту.
Первые 4 — 6 часов с момента заболевания посвятите приему глюкозо-солевых растворов и других жидкостей, о которых мы уже говорили. Но не затягивайте с голоданием, чтобы потом не бороться с его последствиями. Если ребенок просит кушать, то надо кормить его, но часто и малыми порциями, чтобы не провоцировать рвоту.
Повезло тому малышу, который получает материнское молоко, ибо оно является не только пищей, но и лекарством, благодаря наличию в нем антител, лизоцима и ферментов.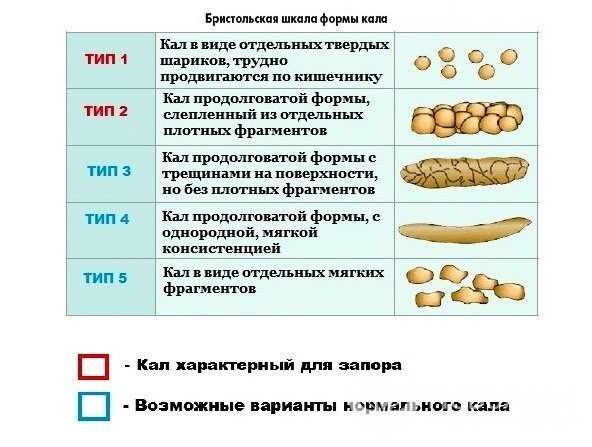 Прикладывания к груди после водно-чайной паузы должны быть короткими (3-5-7 минут), но частыми – через 1,5 – 2 часа.
Прикладывания к груди после водно-чайной паузы должны быть короткими (3-5-7 минут), но частыми – через 1,5 – 2 часа.
«Искусственнику» на первый прием пищи предложите детский кефир, ацидофильную «Малютку», «Бифидок» или любой другой кисломолочный продукт. Содержащиеся в них лакто- и бифидобактерии благотворно действуют на воспаленный кишечник. Разовая доза должна быть уменьшена наполовину, а перерывы между кормлениями вдвое сокращены. Затем можно приготовить кашу, лучше овсяную или рисовую, на разведенном молоке, протертый слизистый супчик, овощное пюре, омлет, творожное суфле, паровые котлеты или фрикадельки, отварную рыбу. На несколько дней из рациона исключите фруктовые и овощные соки, мясные и рыбные бульоны, сладости.
Желательно каждый прием пищи сопровождать приемом ферментных препаратов, облегчающих переваривание пищи и помогающих пищеварительному тракту справиться с болезнью.
Если заболевание сопровождается повышением температуры выше 38° С, а у ребенка продолжается рвота, то прием жаропонижающих препаратов через рот будет бесполезен, так как лекарство не удержится в желудке и тут же выйдет на
ружу.
Начните с физических методов охлаждения: разденьте больного, оботрите его 1 – 2 % раствором уксуса, или составом из равных частей воды, водки и 9% уксуса, создайте возле него «ветерок» с помощью веера или вентилятора. Используйте жаропонижающие средства в виде свечей с парацетамолом, нурофеном для введения в прямую кишку.
При угрозе возникновения судорог (дрожание кистей рук и подбородка на фоне повышающейся температуры) вызывайте скорую помощь, так как состояние ребенка требует немедленной врачебной помощи, тем более что продолжающаяся потеря солей с рвотой и поносом способствует развитию судорожного синдрома.
Вирусный гастроэнтерит (дети)
В большинстве случаев причиной диареи и рвоты у детей является вирус. Это вирусный гастроэнтерит. Многие люди называют это «желудочным гриппом», но он не имеет никакого отношения к гриппу. Этот вирус поражает желудок и кишечный тракт. Заболевание длится от 2 до 7 дней. Диарея означает жидкий или водянистый стул, который отличается от обычных испражнений ребенка.
У ребенка также могут быть следующие симптомы:
Основная опасность этого заболевания в том, что оно приводит к обезвоживанию. Это потеря организмом большого количества воды и минеральных солей. В таких случаях потери жидкости организмом необходимо восполнить. Это делается раствором для пероральной регидратации. Эти растворы можно приобрести в аптеках и большинстве продовольственных магазинов без рецепта.
Антибиотики не помогают при этой болезни.
Уход в домашних условиях
Следуйте указаниям вашего детского врача.
Если вы даете лекарства своему ребенку:
-
Не применяйте безрецептурные препараты от диареи, если только их не прописал врач.
-
От боли и температуры можно использовать ацетаминофен или ибупрофен. Или другое лекарство в соответствии с предписаниями.
-
Аспирин в качестве жаропонижающего средства противопоказан детям до 18 лет.
 Его прием может привести к серьезным нарушениям работы печени и опасному для жизни состоянию, называемому синдромом Рейе.
Его прием может привести к серьезным нарушениям работы печени и опасному для жизни состоянию, называемому синдромом Рейе.
Чтобы предотвратить распространение болезни:
-
Помните, что мытье рук с мылом чистой проточной водой или использование дезинфицирующего средства на спиртовой основе — лучший способ предотвратить распространение инфекции.
-
Научите всех членов своей семьи, когда и как надо мыть руки. Смочите руки чистой проточной водой. Нанесите мыло на тыльную сторону рук, между пальцами и под ногтями. Потрите руки не менее 20 секунд. Если вам нужен таймер, попробуйте дважды пропеть песню «С днем рожденья тебя!» от начала до конца. Хорошо промойте руки и вытрите насухо чистым полотенцем.
-
Мойте руки до и после ухода за своим больным ребенком.
-
Чистите туалет после каждого использования.

-
Утилизируйте загрязненные подгузники в герметичном контейнере.
-
Оградите ребенка от общения с другими, пока лечащий врач не разрешит.
-
Мойте руки до и после приготовления пищи.
-
Мойте руки и посуду после использования разделочных досок, столешниц и ножей, которые были в контакте с сырыми продуктами.
-
Храните сырое мясо вдали от приготовленных и готовых к употреблению продуктов.
-
Имейте в виду, что люди с диареей или рвотой не должны готовить пищу для других.
Как правильно поить и кормить
Основной целью при лечении рвоты или диареи является предотвращение обезвоживания. Для этого ребенку следует часто потреблять жидкости небольшими порциями.
Для этого ребенку следует часто потреблять жидкости небольшими порциями.
-
Жидкость сейчас важнее пищи. За раз необходимо давать небольшое количество жидкости, особенно если у ребенка возникают спазмы в желудке или рвота.
-
При поносе: Если вы даете молоко ребенку и понос не прекращается, откажитесь от молока. В некоторых случаях молоко может усилить понос. Если это произойдет, используйте раствор для пероральной регидратации. Исключите яблочный сок, газированную воду, спортивные или другие подслащенные напитки. Напитки с сахаром могут усилить понос.
-
При рвоте: Начните с раствора для пероральной регидратации комнатной температуры. Давайте 1 чайную ложку (5 мл) каждые 5 минут. Даже если у ребенка рвота, продолжайте давать раствор.
 Большая часть жидкости будет поглощена, несмотря на рвоту. Через 2 часа без рвоты начинайте с небольшого количества молока или смеси и других жидкостей. Увеличьте количество в зависимости от переносимости. Не давайте ребенку простую воду, молоко, смесь или другие жидкости до тех пор, пока рвота не прекратится. По мере уменьшения рвоты давайте больше раствора для пероральной регидратации. Увеличьте промежуток между приемами. Продолжайте до тех пор, пока у ребенка не появится моча и пропадет жажда (не будет никакого интереса к питью). Если рвоты не было в течение 4 часов, возобновите кормление твердой пищей. После 24 часов без рвоты возобновите нормальное питание.
Большая часть жидкости будет поглощена, несмотря на рвоту. Через 2 часа без рвоты начинайте с небольшого количества молока или смеси и других жидкостей. Увеличьте количество в зависимости от переносимости. Не давайте ребенку простую воду, молоко, смесь или другие жидкости до тех пор, пока рвота не прекратится. По мере уменьшения рвоты давайте больше раствора для пероральной регидратации. Увеличьте промежуток между приемами. Продолжайте до тех пор, пока у ребенка не появится моча и пропадет жажда (не будет никакого интереса к питью). Если рвоты не было в течение 4 часов, возобновите кормление твердой пищей. После 24 часов без рвоты возобновите нормальное питание. -
По мере улучшения самочувствия постепенно можно возобновить нормальный рацион ребенка. Не заставляйте ребенка есть, особенно если у него боль в желудке или спазмы. Не кормите ребенка за раз большими порциями, даже если он голоден. Табачный дым может ухудшить самочувствие ребенка.
 Со временем ребенку можно давать больше пищи при условии ее переносимости. Продукты, которые разрешены, включают зерновые, картофельное пюре, яблочный соус, пюре из бананов, крекеры, сухой тост, рис, овсянку, хлеб, лапшу, крендель, супы с рисом или лапшой и приготовленные овощи.
Со временем ребенку можно давать больше пищи при условии ее переносимости. Продукты, которые разрешены, включают зерновые, картофельное пюре, яблочный соус, пюре из бананов, крекеры, сухой тост, рис, овсянку, хлеб, лапшу, крендель, супы с рисом или лапшой и приготовленные овощи. -
Если симптомы возвращаются, вернитесь к простой или нулевой лечебной диете.
Послеоперационное наблюдение
Наблюдайтесь у своего педиатра или следуйте его указаниям. Если взят анализ кала или мазок на посев, обратитесь к врачу для получения результатов в соответствии с указаниями.
Звоните 911
Звоните 911, если у ребенка есть какие-либо из этих симптомов:
-
Затрудненное дыхание
-
Спутанность сознания
-
Чрезвычайная сонливость или потеря сознания
-
Проблемы с ходьбой
-
Быстрый пульс
-
Боли в груди
-
Скованность затылочных мышц
-
Судороги
Когда обращаться за медицинской помощью
В следующих случаях необходимо незамедлительно обратиться к врачу:
-
Боль в животе усиливается
-
Постоянная боль в правом нижнем углу живота
-
Повторяющаяся рвота после первых 2 часов приема жидкости
-
Эпизодическая рвота на протяжении более 24 часов
-
Продолжительный сильный понос на протяжении более 24 часов
-
Кровь в стуле или рвотных массах
-
Ребенок пьет меньше жидкости, чем обычно
-
Потемнение или отсутствие мочи в течение 6–8 часов у детей старшего возраста, от 4 до 6 часов для малышей
-
Капризы или плач, когда ребенка не получается успокоить
-
Необычная сонливость
-
Новые высыпания на коже
-
Понос длится более 10 дней
-
Температура (см.
 «Температура и дети» ниже)
«Температура и дети» ниже)
Температура у детей
Чтобы измерить температуру ребенка, используйте цифровой термометр. Никогда не используйте ртутный термометр. Существуют различные виды и способы использования цифровых термометров. Например:
-
Ректальный. Для детей младше 3 лет наиболее точной является ректальная температура.
-
Лобный (височный). Он применяется для детей в возрасте от 3 месяцев и старше. Если у ребенка младше 3 месяцев есть признаки болезни, этот способ можно использовать для первого измерения. Врач может также проверить ректальную температуру для подтверждения.
-
Ушной (тимпанический). Ушной способ точен для детей от 6 месяцев, но не младше.

-
Подмышечный (аксиллярный). Это наименее надежный способ, но его можно использовать для первого измерения, чтобы проверить ребенка любого возраста, у которого появились признаки болезни. Врач может также проверить ректальную температуру для подтверждения.
-
Ротовой (оральный). Не используйте оральный способ измерения температуры, пока ребенку не исполнится 4 года.
Используйте ректальный термометр с осторожностью. Для правильного использования следуйте указаниям производителя. Аккуратно вставьте его. Сделайте на нем пометку и убедитесь, что он не будет использован орально. Он может переносить микробы из стула. Если вам не подходит ректальный термометр, спросите у врача, какой термометр лучше использовать. Когда вы говорите какому-либо врачу температуру вашего ребенка, сообщите, каким типом термометра вы ее измеряли.
Ниже приведены рекомендации, которые помогут узнать, повышена ли температура у вашего малыша. Лечащий врач вашего ребенка может дать вам другие значения. Следуйте инструкциям вашего лечащего врача.
Значения температуры для младенцев до 3 месяцев:
-
Ректальный или лобный термометр: температура 38 °C (100,4 °F) или выше
-
Подмышечный термометр: температура 37,2 °C (99 °F) или выше
Значения температуры для детей в возрасте от 3 до 36 месяцев (3 лет):
-
Ректальный, лобный или ушной термометр: температура 38,9 °C (102 °F) или выше
-
Подмышечный термометр: температура 38,3 °C (101 °F) или выше
Вызывайте врача в следующих случаях:
-
Повторное повышение температуры до 40°C (104°F) или выше у ребенка любого возраста
-
Температура 38 °C (100,4 °F) или выше у младенца младше 3 месяцев
-
Температура, которая держится более 24 часов, у ребенка в возрасте до 2 лет
-
Температура, которая держится 3 дня у ребенка в возрасте 2 лет и старше
© 2000-2022 The StayWell Company, LLC. All rights reserved. This information is not intended as a substitute for professional medical care. Always follow your healthcare professional’s instructions.
All rights reserved. This information is not intended as a substitute for professional medical care. Always follow your healthcare professional’s instructions.
Was this helpful?
Yes No
Tell us more.
Check all that apply.
Wrong topic—not what I was looking for.
It was hard to understand.
It didn’t answer any of my questions.
I still don’t know what to do next.
Other.
NEXT ▶
Last question: How confident are you filling out medical forms by yourself?
Not at all A little Somewhat Quite a bit Extremely
Thank You!
Диарея | Johns Hopkins Medicine
Что такое диарея?
Диарея — это жидкий и водянистый стул. Возможно, вам также придется чаще ходить в туалет.
Возможно, вам также придется чаще ходить в туалет.
Диарея — распространенная проблема. Это может длиться 1 или 2 дня и пройти самостоятельно.
Если диарея длится более 2 дней, это может означать, что у вас более серьезная проблема.
Диарея может быть:
- Краткосрочная (острая). Диарея, которая длится 1 или 2 дня и проходит. Это может быть вызвано употреблением пищи или воды, которые стали небезопасными из-за бактериальной инфекции. Или это может случиться, если вы заболеете вирусом.
- Длительное (хроническое). Диарея, которая длится несколько недель. Это может быть вызвано другой проблемой со здоровьем, такой как синдром раздраженного кишечника. Это также может быть вызвано кишечным заболеванием, таким как болезнь Крона или целиакия. Некоторые инфекции, такие как паразиты, могут вызывать хроническую диарею.
Что вызывает диарею?
Диарея может быть вызвана многими причинами, включая:
- Бактериальную инфекцию
- Вирус А
- Проблемы с перевариванием определенных продуктов (пищевая непереносимость)
- Пищевая аллергия (например, целиакия, аллергия на глютен)
- Паразиты, попадающие в организм с пищей или водой
- Реакция на лекарства
- Заболевание кишечника, такое как воспалительное заболевание кишечника
- Проблемы с работой желудка и кишечника (функциональные расстройства кишечника), такие как синдром раздраженного кишечника
- Результат операции на желудке или желчном пузыре
- Недавнее применение антибиотиков
- Метаболические нарушения, такие как проблемы со щитовидной железой
- Другие менее распространенные причины, такие как повреждение от лучевой терапии или опухоли, вырабатывающие слишком много гормонов
Многие люди болеют диареей путешественников. Это происходит, когда у вас есть еда или вода, которые небезопасны из-за бактерий, паразитов и даже пищевого отравления.
Это происходит, когда у вас есть еда или вода, которые небезопасны из-за бактерий, паразитов и даже пищевого отравления.
Сильная диарея может означать серьезное заболевание. Обратитесь к своему лечащему врачу, если ваши симптомы не проходят или если они мешают вам заниматься повседневными делами. Может быть трудно выяснить, что вызывает диарею.
Каковы симптомы диареи?
Симптомы у каждого человека могут различаться. Симптомы диареи могут включать:
- Спазмы живота
- Боль в животе
- Отек (вздутие живота)
- Расстройство желудка (тошнота)
- Срочно нужно в туалет
- Лихорадка
- Кровавый стул
- Потеря жидкости организмом (обезвоживание)
- Подтекание стула и неспособность контролировать работу кишечника (недержание)
Обезвоживание является серьезным побочным эффектом диареи. Симптомы включают:
- Чувство жажды
- Не так часто мочится
- Сухая кожа, а также сухость во рту и ноздрях (слизистых оболочках)
- Чувство сильной усталости
- Ощущение, что вы можете потерять сознание или потерять сознание (легкое головокружение)
- Головные боли
- Быстрый сердечный ритм
- Запавший родничок (мягкое место) на голове ребенка
Симптомы диареи могут выглядеть как другие проблемы со здоровьем. Кровавый понос всегда беспокоит. Всегда обращайтесь к врачу, чтобы быть уверенным. Обязательно сообщите врачу о любом кровотечении, лихорадке или рвоте.
Кровавый понос всегда беспокоит. Всегда обращайтесь к врачу, чтобы быть уверенным. Обязательно сообщите врачу о любом кровотечении, лихорадке или рвоте.
Как диагностируется диарея?
Чтобы узнать, есть ли у вас диарея, ваш поставщик медицинских услуг проведет медицинский осмотр и спросит о вашем здоровье в прошлом. Вам также могут назначить лабораторные анализы крови и мочи.
Другие анализы могут включать:
- Исследования кала, включая посев и другие тесты. Этот тест проверяет наличие любых аномальных бактерий в пищеварительном тракте, которые могут вызвать диарею и другие проблемы. Для этого берется небольшой образец стула и отправляется в лабораторию.
- Ректороманоскопия. Этот тест позволяет вашему лечащему врачу проверить внутреннюю часть толстой кишки. Это помогает определить, что вызывает диарею. Короткая гибкая трубка с подсветкой (ректороманоскоп) вводится в кишечник через прямую кишку.
 Эта трубка нагнетает воздух в кишечник, чтобы он набух. Так легче заглянуть внутрь. При необходимости можно взять биопсию.
Эта трубка нагнетает воздух в кишечник, чтобы он набух. Так легче заглянуть внутрь. При необходимости можно взять биопсию.
- Колоноскопия. Этот тест исследует всю длину толстой кишки. Это может помочь проверить наличие аномальных новообразований, красных или опухших тканей, язв (язв) или кровотечений. Длинная гибкая трубка с подсветкой (колоноскоп) вводится в прямую кишку до толстой кишки. Эта трубка позволяет медицинскому работнику увидеть слизистую оболочку толстой кишки и взять образец ткани (биопсию) для ее проверки. Он или она также может лечить некоторые проблемы, которые могут быть обнаружены.
- Визуальные тесты. Эти тесты позволяют выявить проблемы со строением органов (структурные аномалии).
- Тесты натощак. Эти тесты показывают, не можете ли вы переваривать определенные продукты (пищевая непереносимость). Они также могут сказать, вызывают ли определенные продукты реакцию иммунной системы (пищевая аллергия).

- Анализы крови. Они могут искать проблемы с обменом веществ, такие как заболевания щитовидной железы, анемия (низкий анализ крови), признаки низкого уровня витаминов, предполагающие плохое всасывание, и глютеновую болезнь, среди прочего.
Как лечится диарея?
Ваш лечащий врач составит для вас план лечения на основе:
- вашего возраста, общего состояния здоровья и прошлого состояния здоровья
- Насколько серьезно ваше дело
- Насколько хорошо вы справляетесь с определенными лекарствами, методами лечения или терапией
- Если ожидается ухудшение вашего состояния
- Что бы вы хотели сделать
В большинстве случаев вам потребуется заменить потерянную жидкость.
Вам также может понадобиться лекарство от инфекции (антибиотик), если диарея вызвана бактериальной инфекцией.
Осложнения диареи
Если диарею не лечить, вы рискуете обезвоживанием. Сильное обезвоживание может привести к повреждению органов, шоку и обмороку (потере сознания) или коме.
Сильное обезвоживание может привести к повреждению органов, шоку и обмороку (потере сознания) или коме.
Можно ли предотвратить диарею?
Наличие хороших личных привычек может уберечь вас от диареи, вызванной бактериями или вирусами. Важно:
- Часто мойте руки
- Используйте дезинфицирующие средства на спиртовой основе
- Ешьте продукты, которые были очищены и приготовлены безопасным способом
- Не употреблять продукты или жидкости, которые могли быть заражены бактериями или вирусами
Когда вы путешествуете, убедитесь, что все, что вы едите и пьете, безопасно. Это еще более важно, если вы путешествуете в развивающиеся страны.
Советы по безопасному обращению с водой и другими жидкостями:
- Не пить воду из-под крана и не чистить ею зубы
- Без использования льда из водопроводной воды
- Не пить молоко или молочные продукты, которые не прошли процесс уничтожения определенных бактерий (пастеризация)
Советы по безопасному обращению с едой включают:
- Не есть свежие или сырые фрукты и овощи, если вы их не моете и не чистите самостоятельно
- Убедитесь, что все мясо и рыба приготовлены как минимум до средней степени прожарки
- Отказ от употребления в пищу сырого или прожаренного мяса или рыбы
- Убедитесь, что мясо и моллюски, такие как креветки, крабы и морские гребешки, горячие при подаче
- Отказ от еды у уличных торговцев или в грузовиках с едой
Жизнь с диареей
В большинстве случаев диарея является краткосрочной проблемой. Часто это длится всего несколько дней. Обязательно принимайте много жидкости, когда у вас приступ диареи.
Часто это длится всего несколько дней. Обязательно принимайте много жидкости, когда у вас приступ диареи.
При некоторых проблемах со здоровьем диарея может продолжаться дольше или повторяться. К ним относятся воспалительные заболевания кишечника и синдром раздраженного кишечника. Если диарея вызвана другой проблемой со здоровьем, следуйте советам своего лечащего врача по устранению этой проблемы.
Когда мне следует позвонить своему лечащему врачу?
Позвоните своему поставщику медицинских услуг, если:
- У вас чаще диарея
- У вас более выраженный понос
- У вас симптомы обезвоживания. Вы можете чувствовать жажду, усталость или головокружение. У вас также может быть меньше мочи или сухость во рту.
- У вас диарея с ректальным кровотечением или черный и дегтеобразный стул, лихорадка или рвота
Основные сведения о диарее
- Диарея – это жидкий и водянистый стул.
- Вам также может понадобиться чаще ходить в туалет.

- Кратковременная (острая) диарея длится 1-2 дня.
- Длительная (хроническая) диарея длится несколько недель.
- Симптомы диареи могут включать спазмы в животе и срочную потребность в туалете.
- Потеря жидкости (обезвоживание) является одним из наиболее серьезных побочных эффектов.
- Лечение обычно включает восполнение потерянной жидкости.
- Вам может понадобиться противоинфекционный препарат (антибиотик), если причиной является бактериальная инфекция.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит вам ваш врач.
- При посещении запишите названия новых лекарств, методов лечения или тестов, а также любые новые инструкции, которые дает вам врач.

- Если у вас запланирована повторная встреча, запишите дату, время и цель этой встречи.
- Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Как долго длится диарея? Средства правовой защиты, лечение и прочее
Под диареей понимается жидкий стул. Он может быть легким или тяжелым и длиться от нескольких дней до нескольких недель. Все зависит от основной причины.
Помимо водянистого стула симптомы диареи могут включать:
- императивные позывы к дефекации
- частый стул (не менее трех раз в день)
- спазмы в животе
- боль в животе
- плохой контроль дефекации или рвота. Эти симптомы обычно возникают, когда инфекция вызывает диарею.
Если у вас водянистый стул, вам может быть интересно, как долго будет продолжаться диарея. Давайте посмотрим на типичную продолжительность диареи, а также на домашние средства и признаки того, что вам следует обратиться к врачу.

Диарея может быть острой (кратковременной) или хронической (длительной).
Острая диарея обычно длится от 1 до 2 дней. Иногда может длиться до 2 недель. Однако этот тип диареи обычно протекает в легкой форме и проходит сам по себе.
Хроническая диарея длится не менее 4 недель. Симптомы могут появляться и исчезать, но это может быть признаком серьезного заболевания.
Диарея может иметь множество причин. Продолжительность диареи, наряду с любыми дополнительными симптомами, зависит от причины. 9
- бактериальная инфекция
- побочная реакция на лекарства, такие как антибиотики диарея путешественников, которую обычно вызывают бактерии
У взрослых наиболее частой причиной острой диареи является норовирусная инфекция.
Потенциальные причины хронической диареи включают:
- parasitic infection
- inflammatory bowel disease, like ulcerative colitis or Crohn’s disease
- irritable bowel syndrome
- celiac disease
- heartburn medications, like protein pump inhibitors
- gallbladder removal
Preparing for colonoscopy also causes diarrhea. Поскольку для этой процедуры толстая кишка должна быть пустой, вам нужно заранее принять сильное слабительное, чтобы вывести весь стул из толстой кишки. Ваш врач пропишет вам слабительный раствор, который вы должны начать принимать за день до колоноскопии.
Поскольку для этой процедуры толстая кишка должна быть пустой, вам нужно заранее принять сильное слабительное, чтобы вывести весь стул из толстой кишки. Ваш врач пропишет вам слабительный раствор, который вы должны начать принимать за день до колоноскопии.
Слабительное средство (также известное как подготовительное лекарство), которое пропишет ваш врач, предназначено для того, чтобы вызвать диарею, не выводя ваши собственные жидкости из организма. Это помогает предотвратить обезвоживание.
После приема слабительного у вас будет частая, сильная диарея в течение нескольких часов, поскольку толстая кишка вымывает весь стул из вашего тела. У вас также может быть вздутие живота, спазмы в животе или тошнота.
Диарея должна пройти незадолго до колоноскопии. После колоноскопии у вас могут быть газы и дискомфорт, но ваш стул должен вернуться к норме в течение дня или двух.
Если вас беспокоит диарея во время подготовки к колоноскопии, спросите своего врача, как сделать этот процесс более комфортным.
Резюме
- Острая (кратковременная) диарея , вызванная инфекцией или пищевой непереносимостью, обычно длится пару дней, но может продолжаться до 2 недель.
- Хроническая (долговременная) диарея , вызванная состоянием здоровья, удалением желчного пузыря или паразитарной инфекцией, может длиться не менее 4 недель.
- Диарея перед колоноскопией y обычно длится менее 1 дня.
Во многих случаях диарею можно лечить дома. Вот что вы можете сделать, если у вас острая неосложненная диарея:
- Пейте много воды. Диарея может привести к обезвоживанию организма, поэтому важно пить много воды. Избегайте молочных продуктов, алкоголя и напитков с кофеином, которые могут ухудшить ваши симптомы.
- Питьевая жидкость с электролитами. Во время диареи организм теряет электролиты. Попробуйте потягивать спортивные напитки, кокосовую воду или соленый бульон, чтобы восполнить уровень электролитов в организме.

- Избегайте продуктов с сильным ароматом. Острая, сладкая и сильно приправленная пища может усилить диарею. Также рекомендуется ограничить потребление продуктов с высоким содержанием клетчатки и жира, пока диарея не пройдет.
- Соблюдайте диету BRAT. Диета BRAT включает бананы, рис, яблочное пюре и тосты. Эти мягкие, крахмалистые продукты нежны на желудке.
- Противодиарейные препараты. Лекарства, отпускаемые без рецепта, такие как лоперамид (Имодиум, Диамод) и субсалицилат висмута (Пепто-Бисмол), могут помочь справиться с симптомами. Однако эти лекарства могут усугубить бактериальные или вирусные инфекции, поэтому лучше сначала проконсультироваться с врачом.
- Принимайте пробиотики. Пробиотики — это «хорошие» бактерии, которые помогают восстановить микробный баланс кишечника. В легких случаях диареи пробиотические добавки могут помочь ускорить выздоровление.
- Травяные средства.
 Если диарея сопровождается тошнотой, попробуйте домашние средства, такие как имбирь или мята.
Если диарея сопровождается тошнотой, попробуйте домашние средства, такие как имбирь или мята.
Как правило, диарея проходит примерно через 2 дня. Если диарея не проходит или вы заметили следующие симптомы, немедленно обратитесь за медицинской помощью:
- Дегидратация, которая включает в себя такие симптомы:
- Маленький или без моче F (39°C)
- частая рвота
Эти симптомы могут указывать на более серьезное основное заболевание.
Вам может потребоваться медицинская помощь, если диарея не проходит с помощью домашних средств или лекарств, отпускаемых без рецепта. Возможные методы лечения включают:
- Антибиотики. Ваш врач может назначить антибиотики, если у вас бактериальная инфекция. Вам, вероятно, понадобится антибактериальная терапия, если у вас высокая температура или диарея путешественников. Если диарею вызывают назначенные ранее антибиотики, врач может предложить альтернативу.
- Внутривенные жидкости.

