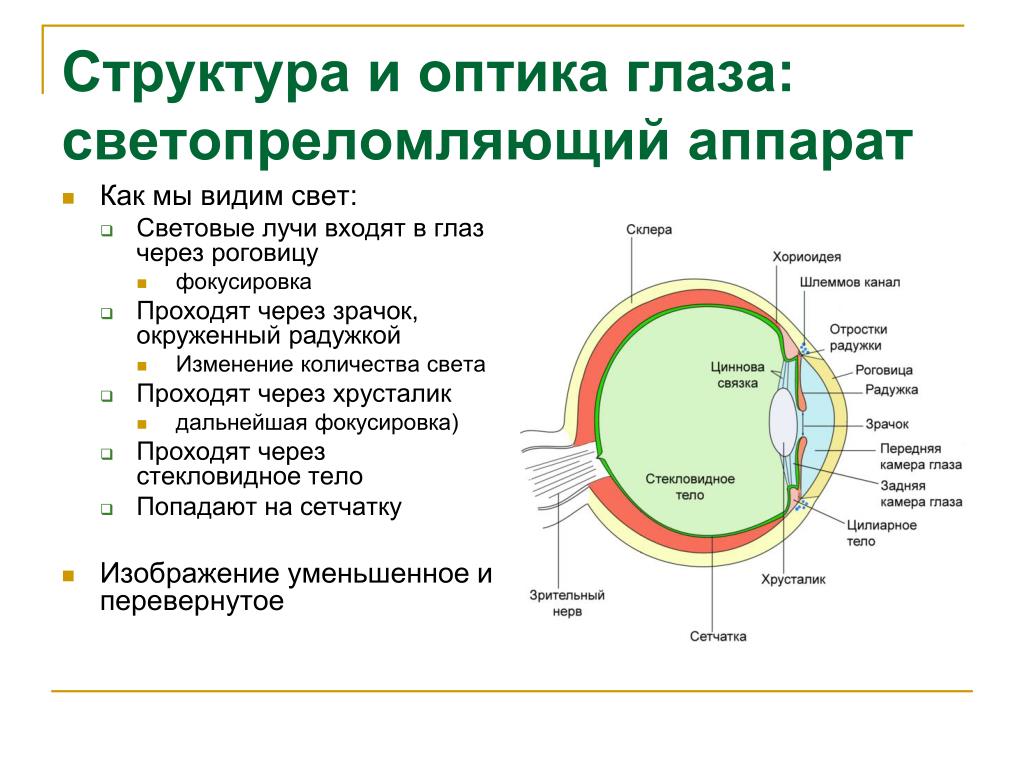
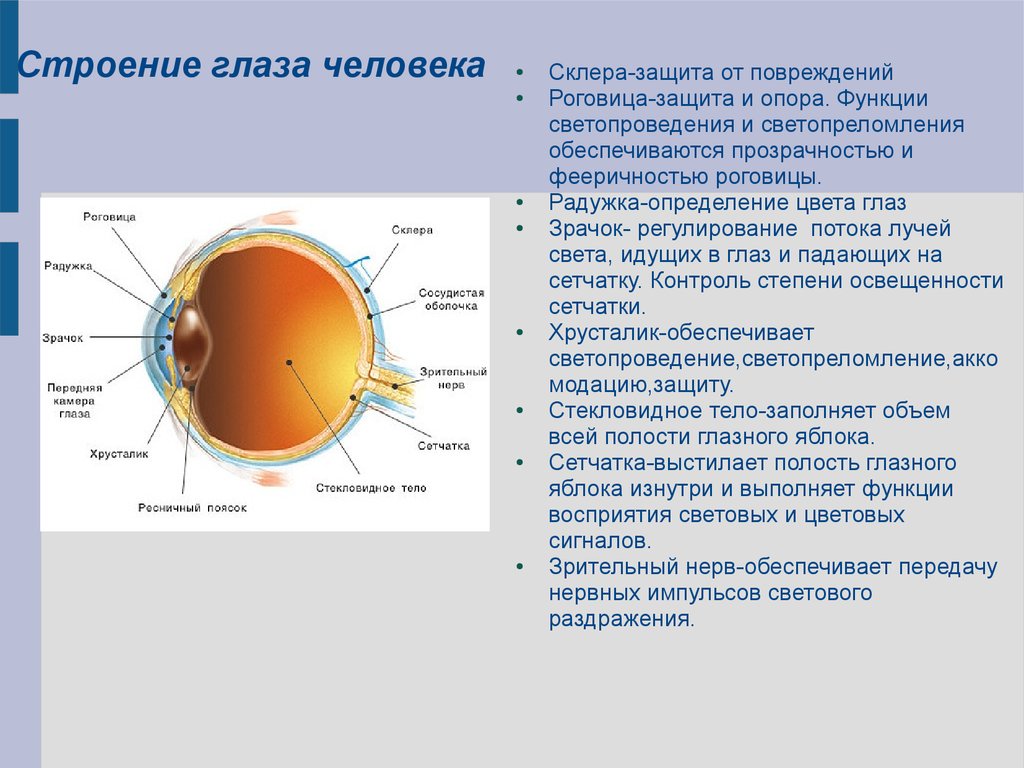
Характеристика глаз: Зеркало души: что цвет глаз говорит о вашем характере
Клинико-морфологическая характеристика поражений глаз дибензоксазепином (дибензин [b,f] — 1,4
Авторы: С.И. Толмачев, Л.А. Муковский, Н.В. Лапина, Р.И. Глухова, Ю.А. Хрусталева.
К слезоточивым или раздражающим веществам относятся химические соединения, называемые ирритантами, которые в незначительных концентрациях вызывают у человека временную (30-60 мин) потерю работоспособности (стоп — эффект), вследствие раздражения чувствительных рецепторов слизистых оболочек глаз, верхних дыхательных путей, а иногда и кожных покровов.
Для снаряжения средств самообороны Министерством здравоохранения РФ разрешено пять веществ: хлорацетофенон (ХАФ, CN), орто- хлорбензилиденмалонодинитрил (CS), дибенз [b, f]-[1,4] оксазепина (СR), морфолид пеларгоновой кислоты (МПК) и олеорезин капсикум (ОС) [1].
С увеличением числа пострадавших от воздействия слезоточивых или раздражающих веществ, входящих в состав композиции газового оружия, были проведены экспериментальные исследования с целью оценки поражающего эффекта ирритантов [2, 3, 4, 5]. Выполненные ранее исследования по изучению дибенз [b, f]-[1,4] оксазепина (СR) показали, что ирритант длительно сохраняется в окружающей среде, не теряя при том своей биологической активности [6, 7]. Вместе с тем, до настоящего времени в специальной литературе отсутствуют комплексные исследования по клинико-морфологической оценке поражений СR. Цель настоящего исследования — оценка клинико-морфологической картины поражений глаз лабораторных животных СR.
Выполненные ранее исследования по изучению дибенз [b, f]-[1,4] оксазепина (СR) показали, что ирритант длительно сохраняется в окружающей среде, не теряя при том своей биологической активности [6, 7]. Вместе с тем, до настоящего времени в специальной литературе отсутствуют комплексные исследования по клинико-морфологической оценке поражений СR. Цель настоящего исследования — оценка клинико-морфологической картины поражений глаз лабораторных животных СR.
Экспериментальные исследования проведены на половозрелых кроликах породы «Шиншилла» обоего пола, массой 2,4—3,3 кг. В ходе эксперимента проводили инстилляцию 0,1% раствора СR в этаноле в конъюнктивальную полость глаз животных в объеме 0,1 и 0,2 мл, что составило 0,1 и 0,2 мг СR соответственно. При офтальмологическом осмотре оценивали следующие показатели: блефароспазм, слезотечение, гиперемию и отек конъюнктивы, роговичный и зрачковые рефлексы, светобоязнь. Наличие или отсутствие поражений роговицы определяли по результатам флуоресцеиновой пробы. Оценку степени выраженности симптомов раздражающего действия проводили в соответствии с Методическими указаниями «Медико-биологические и химико-аналитические испытания безопасности и эффективности газового оружия самообороны» [8].
Оценку степени выраженности симптомов раздражающего действия проводили в соответствии с Методическими указаниями «Медико-биологические и химико-аналитические испытания безопасности и эффективности газового оружия самообороны» [8].
Микроскопическому исследованию подлежали энуклеированные глаза экспериментальных животных через 7 и 14 суток, которые фиксировали в 10% нейтральном растворе формалина. Затем для гистологического исследования глаза обезвоживали в спиртах возрастающей концентрации и заключали в парафин. Парафиновые срезы толщиной 5 мкм окрашивали квасцовым гематоксилином Эрлиха и эозином. При морфологическом исследовании оценивали: характер повреждения и признаки регенерации эпителия, расстройства кровообращения, выраженность, глубину и распространенность воспалительной инфильтрации, наличие и характер грануляционной ткани.
Результаты исследованийЖивотные были разделены на две группы: I группа — 0,1 мг СR; II группа —0.2 мг СR.
Объективные данные по выраженности признаков поражения глаз в группах экспериментальных животных, выявленные при офтальмологическом осмотре в различные сроки представлены в Табл. 1.
1.
Таблица 1. Выраженность признаков поражения глаз у кроликов при инстилляции раствора дибенз [b, f]-[1,4] оксазепина, (М±m , n=4)
Сразу после инстилляции исследуемых растворов в глаза экспериментальных животных отмечали блефароспазм продолжительностью 30 секунд (I группа) и 60 секунд (II группа). Затем в течение первых двух часов в обеих группах наблюдали обильное слезотечение, гиперемию конъюнктивы (Рис.1), выраженный отек (хемоз), серозное отделяемое. Роговица у 25 % животных I группы и 75 % II группы покрылась фибриновой пленкой, легко отделяющейся от подлежащих тканей. Роговичный и зрачковый рефлексы не изменены.
При осмотре животных через 24 часа и в последующие двое суток у 50 % животных II группы выявлена положительная флуоресцеиновая проба (Рис. 2), что указывает на повреждение роговицы (эрозии, язвы).
У животных I группы стихание реактивных явлений регистрировали на 5 сутки. Полное исчезновение реактивных явлений отмечено к 7 суткам.
Полное исчезновение реактивных явлений отмечено к 7 суткам.
У кроликов II группы реактивные явления со стороны конъюнктивы глаз сохранялись до 14 суток.
Таким образом, по результатам клинических наблюдений за животными в течение 14 суток установлено, что выраженность симптомов раздражения в группах в первые сутки практически не различается.
| Рис. 1 |
Рис. 2 |
Рис. 1. Внешний вид глаза кролика через 30 минут после инстилляции 0.2 мг СR. Выраженная гиперемия и отек конъюнктивы, слезотечение.
Рис. 2. Внешний вид глаза кролика через 24 часа после инстилляции 0.2 мг СR. Выраженная гиперемия и отек конъюнктивы, флуоресцеиновая пробаположительная (эрозия роговицы).
Исключение составляет длительность блефароспазма. Вдальнейшем, интенсивность симптомов поражения и их продолжительность зависели от количества вещества, содержащегося в инсталлируемом растворе.
Для более детальной оценки поражающего эффекта СR в отставленные сроки была исследована гистологическая картина препаратов глаз.
 З).
З).
| Рис. 3 | Рис. 4 |
Рис. 5 |
Рис. 3. Гистологический препарат глазного яблока кролика на 7 сутки после инстилляции 0.1 мг СR. Отек эпитея, расширение кровеносных сосудов, отсутствие грануляционной ткани. Окраска гематоксилин и эозин, х400.
Рис. 4. Гистологический препарат бульбарной конъюнктивы на 7 сутки после инстилляции 0.2 мг СR. Некроз эпителия. Окраска гематоксилин и эозин, х400.
Рис. 5. Гистологический препарат роговицы глазного яблока кролика на 14 сутки после инстилляции 0.2 мг СR. Отек эпителия роговицы (увеличение межэпителиальных пространств). Окраска гематоксилин и эозин, х400.
Морфологическая картина после воздействия 0,2 мг вещества через 7 суток наблюдения была несколько отличной: незначительное количество некротизированного эпителия бульбарной конъюнктивы, клетки эпителия гиперхромны, уплощены, отмечается выраженная базолоидность их; зафиксировано незначительное количество нейтрофилов в эпителиальной оболочке; роговица с незначительным разволокнением соединительной ткани; наблюдалась умеренная вакуолизация цитоплазмы клеток эпителиальной оболочки хрусталика (
На 14 сутки у животных 1 группы микроскопическая картина изменений глаз была следующей: клетки эпителия гиперхромны, уплощены, некроз и дистрофические изменения не отмечаются; ткань роговицы нормального строения, незначительно утолщена, сосуды кровенаполненны; эпителий хрусталика гиперхромный, выражено базолоиден, определяется небольшое количество вакуолей в цитоплазме эпителиальных клеток.
Воздействие 0,2 мг СR привело к отеку эпителия роговицы (увеличение межэпителиальных пространств), вакуолизации, некроза эпителия не наблюдается ( Рис. 5).
5).
В склере зафиксированы регенераторные процессы, выраженная васкуляризация, высокая клеточность за счет присутствия фибробластов; отмечается незначительное количество сегментоядерных нейтрофилов, соединительнотканный матрикс очагово разволокнен; эпителий хрусталика умеренно полиморфен, незначительно вакуолизирован, с тенденций к увеличению годности (регенераторные изменения).
Гистологические исследования проведенные на 14 сутки, выявили более выраженные структурные нарушения во II группе, в первую очередь касающиеся структуры роговицы. Так же как и при оценке клинической картины, наблюдавшиеся гистологические изменения позволяют зафиксировать наибольший поражающий эффект от воздействия вещества СR в количестве 0,2 мг, по сравнению с 0,1 мг.
ВыводыТаким образом, дибенз [b, f]-1,4- оксазепина обладает выраженным раздражающим действием на слизистые оболочки глаз. Несмотря на то, что клиническая картина раздражающего действия в первые сутки практически не отличалась в обеих группах, в дальнейшем интенсивность и продолжительность симптомов поражения зависела от количества вещества, попавшего на слизистые оболочки глаз. Это необходимо учитывать врачам клиницистам, токсикологам, судебно- медицинским экспертам при оценке симптомов поражения глаз при воздействии ирританта дибенз [b, f]-[1,4] оксазепина.
Это необходимо учитывать врачам клиницистам, токсикологам, судебно- медицинским экспертам при оценке симптомов поражения глаз при воздействии ирританта дибенз [b, f]-[1,4] оксазепина.
- Колкутин В.В., Исаков В.Д., Бабаханян Л.А., Муковский Л.А. и др. Судебно- медицинская диагностика поражений глаз из газового оружия. Методические рекомендации. МО РФ,- Москва.- 2001. — 62 с.
- Бинат Г.Н. Судебно-медицинская характеристика поражений средствами самообороны в аэрозольных упаковках, содержащих капсаиценоиды. Дис. канд. мед. наук. — СПб, 1999. — 140 с.
- Лапина Н.В. Токсикологическая характеристика морфолида пеларгоновой кислоты. Дис. канд. мед. наук.-. СПб., 2006 — 112 с.
- Панчишена В.М. Особенности поражений глаз аэрозольным газовым оружием и их лечение: Дис. канд. мед. наук. — СПб., 2007- 134 с.
- Хрусталева Ю.А. Судебно-медицинская характеристика поражений, причиняемых из средства самообороны в аэрозольной упаковке «Черемуха 04»: Дис.
 канд. мед. наук. — СПб., 1998. — 150 с.
канд. мед. наук. — СПб., 1998. — 150 с. - Лапина Н.В., Муковский Л.А., Глухова Р.И., Бабаина Е.В., Толмачёв С.П., Хрусталёва Ю.А. Сохраняемость дибензок- сазепина (СR) на объектах окружающей среды // 3-й съезд токсикологов России 2-5 декабря 2008 г. Тезисы докладов. Под редакцией акад. РАМН Г.Г. Онищенко и член-корр. РАМН Б.А. Курляндского.- Москва: 2008.-С. 171- 173.
- Лапина Н.В., Муковский Л.А., Глухова Р.И., Толмачёв С.И., Хрусталёва Ю.А. Оценка биологической активности ди- бензоксазепина (CR) / / 3-й съезд токсикологов России 2-5 декабря 2008 г. Тезисы докладов. Под редакцией акад. РАМН Г.Г. Онищенко и член-корр. РАМН Б.А. Курляндского.- Москва: 2008.-С.170-171.
- Медико-биологические и химико-аналитические испытания безопасности и эффективности газового оружия самообороны. Методические указания. — Утверждены первым Зам. Министра здравоохранения РФ 23.12. 1998 г. — М. — 71 с.
Фрактальные характеристики микродвижений глаз — Каталог публикаций ИРЭ им.
 В.А.Котельникова РАН
В.А.Котельникова РАН Беляев Ростислав/РВ, Колесов Владимир/ВВ, Меньшикова Галина/ГЯ, Попов Александр/АМ, Рябенков Виктор/ВИ
Полный текст не доступен из этого репозитория.
Разработка новых методов анализа динамики когнитивных процессов имеет большое значение, поскольку позволяет создавать новые критерии для оценки структурной сложности их протекания, находить не только качественные, но и количественные характеристики их развития, а также выявлять индивидуальные особенности их динамики. Одним из эффективных методов исследования когнитивных процессов является метод регистрации движения глаз, при помощи которого были получены данные о процессах зрительного поиска, распределения пространственного внимания, чтения и т.
 Для подтверждения высказанных гипотез было проведено исследование, в котором для каждого наблюдателя изучалась вариабельность фрактального размера в зависимости от различных по пространственным характеристикам изображений.
Испытуемые. Шестнадцать испытуемых (11 женщин и 5 мужчин в возрастном диапазоне от 17 до 36 лет) с нормальным зрением приняли участие в данном исследовании. Все испытуемые не были осведомлены о цели эксперимента.
Стимуляция. Для предъявления были выбраны три типа изображений различной сложности: пейзаж с явно выраженной линией горизонта, изображение морской волны, закручивающейся по/против часовой стрелки и изображение геометрического фрактала. Каждый тип изображения варьировался по ориентации относительно вертикали. Были выбраны 7 ориентаций от 0ºдо 360º с шагом 45º.
Аппаратура. Стимулы предъявлялись на экране LCD монитора (Samsung Sync Master SA300) с разрешением экрана 1920×1080 pxl. Расстояние от экрана до наблюдателя было равно 75 см.
Для подтверждения высказанных гипотез было проведено исследование, в котором для каждого наблюдателя изучалась вариабельность фрактального размера в зависимости от различных по пространственным характеристикам изображений.
Испытуемые. Шестнадцать испытуемых (11 женщин и 5 мужчин в возрастном диапазоне от 17 до 36 лет) с нормальным зрением приняли участие в данном исследовании. Все испытуемые не были осведомлены о цели эксперимента.
Стимуляция. Для предъявления были выбраны три типа изображений различной сложности: пейзаж с явно выраженной линией горизонта, изображение морской волны, закручивающейся по/против часовой стрелки и изображение геометрического фрактала. Каждый тип изображения варьировался по ориентации относительно вертикали. Были выбраны 7 ориентаций от 0ºдо 360º с шагом 45º.
Аппаратура. Стимулы предъявлялись на экране LCD монитора (Samsung Sync Master SA300) с разрешением экрана 1920×1080 pxl. Расстояние от экрана до наблюдателя было равно 75 см. Угловые размеры стимулов составляли величину 20° x 20° по горизонтали и вертикали, соответственно. Разброс минимального и максимального значений яркости изображений находился в пределах от 0.05 до 78.5 кд/м2. Движения глаз регистрировались при помощи системы SMI iView XTM Hi-Speed 1250, имеющей точность оценки положения взора ˂ 0, 01º и частоту опроса 1250 гц.
Процедура. В каждой пробе испытуемому сначала предъявлялось изображение однородной яркости с фиксационным крестом в центре экрана (100 мс), затем тестовое изображение, которое он должен был рассматривать в свободном режиме (5000 мс), затем случайно-точечная маска (500 мс). Во время предъявления тестового изображения проводилась регистрация движения глаз. Каждое тестовое изображение предъявлялось по 10 раз. Порядок предъявления был квазислучайным. Экспериментальная сессия длилась 10-12 мин.
Результаты и обсуждение. Расчет фрактального размера для траектории микродвижений глаз во время фиксаций проводился для каждого испытуемого и каждого изображения отдельно (Кроновер, 2006).
Угловые размеры стимулов составляли величину 20° x 20° по горизонтали и вертикали, соответственно. Разброс минимального и максимального значений яркости изображений находился в пределах от 0.05 до 78.5 кд/м2. Движения глаз регистрировались при помощи системы SMI iView XTM Hi-Speed 1250, имеющей точность оценки положения взора ˂ 0, 01º и частоту опроса 1250 гц.
Процедура. В каждой пробе испытуемому сначала предъявлялось изображение однородной яркости с фиксационным крестом в центре экрана (100 мс), затем тестовое изображение, которое он должен был рассматривать в свободном режиме (5000 мс), затем случайно-точечная маска (500 мс). Во время предъявления тестового изображения проводилась регистрация движения глаз. Каждое тестовое изображение предъявлялось по 10 раз. Порядок предъявления был квазислучайным. Экспериментальная сессия длилась 10-12 мин.
Результаты и обсуждение. Расчет фрактального размера для траектории микродвижений глаз во время фиксаций проводился для каждого испытуемого и каждого изображения отдельно (Кроновер, 2006). Для этого объединялись данные всех фиксаций, зарегистрированных во время наблюдения испытуемым конкретного изображения, в результате чего формировалась суммарная траектория микродвижений глаз, на основе которой проводился расчет фрактального размера. Сравнивалась вариабельность разбросов значений фрактального размера по выборке испытуемых и по выборке изображений (тип, ориентация). Результаты показали, что значения коэффициента вариации фрактального размера по выборке испытуемых были значительно ниже по сравнению со значениями коэффициента по выборке изображений.
Выводы. Фрактальный размер микродвижений глаз отражает в большей степени особенности субъективной стратегии рассматривания изображений, нежели пространственные особенности стимуляции. Это позволяет использовать фрактальные характеристики микродвижений глаз как меру количественной оценки индивидуальных стратегий обработки информации в процессах восприятия, внимания, мышления и принятия решений.
Эксперимент проведен с использованием оборудования, купленного по Программе развития МГУ.
Для этого объединялись данные всех фиксаций, зарегистрированных во время наблюдения испытуемым конкретного изображения, в результате чего формировалась суммарная траектория микродвижений глаз, на основе которой проводился расчет фрактального размера. Сравнивалась вариабельность разбросов значений фрактального размера по выборке испытуемых и по выборке изображений (тип, ориентация). Результаты показали, что значения коэффициента вариации фрактального размера по выборке испытуемых были значительно ниже по сравнению со значениями коэффициента по выборке изображений.
Выводы. Фрактальный размер микродвижений глаз отражает в большей степени особенности субъективной стратегии рассматривания изображений, нежели пространственные особенности стимуляции. Это позволяет использовать фрактальные характеристики микродвижений глаз как меру количественной оценки индивидуальных стратегий обработки информации в процессах восприятия, внимания, мышления и принятия решений.
Эксперимент проведен с использованием оборудования, купленного по Программе развития МГУ. Выполнено при поддержке грантов РФФИ, проекты 12-07-00146 и 13-07-00834.
Выполнено при поддержке грантов РФФИ, проекты 12-07-00146 и 13-07-00834.Только для зарегистрированных пользователей
| Изменить объект |
Болезни глаз у людей — заболевания глаз, виды, симптомы CMG-ZOKB
Глазные болезни человека проявляются всегда по-разному. Но все их симптомы объединяет одно – при первом же их появлении следует незамедлительно обратиться к врачу-офтальмологу.
Различают следующие виды глазных болезней:
- воспалительные заболевания глаз;
- вирусные заболевания глаз;
- инфекционные болезни глаз;
- сосудистые заболевания глаз;
- грибковые заболевания глаз.
Наш центр микрохирургии глаза всегда предоставит квалифицированную помощь и грамотное лечение глазных болезней, поможет Вам сохранить хорошее зрение на всю жизнь!
Симптомы заболевания глаз
Симптомы болезней глаз очень часто проявляются по-разному.
Если речь идет об инфекционном заболевании глаз, то быстрая реакция на проявление первых признаков очень важна. Ведь в случае распространения инфекции резко вырастают риски ухудшения или полной потери зрения, так как пораженная сетчатка или зрительные нервы не смогут должным образом воспринимать и передавать информацию.
К наиболее распространенным симптомам болезней глаз у человека относятся:
- покраснения глаз
- зуд
- появление пелены
- острая резь в глазах
- двоение в глазах
- отеки
- обильное слезовыделение
- появление «тумана» во взгляде
- ощущение «песка» или иного инородного тела в глазах
- изменение формы и размера зрачка
Интересующую вас болезнь, вы можете найти в нашем кратком справочнике глазных заболеваний.
Болезни глаз — список и краткая характеристика:
Аккомодация
(accomodation) — способность глаза к четкому видению на различных расстояниях. Она осуществляется при помощи согласованной работы трех элементов: ресничной (цилиарной) мышцы, ресничной связки и хрусталика. Нормальное состояние глаза — это аккомодация вдаль, когда мышцы расслаблены. Для того, чтобы рассмотреть предмет вблизи, происходит сокращение ресничной (так называемой цилиарной) мышцы, расслабляются цинновы связки, в результате чего эластичный хрусталик увеличивает свою кривизну (становится выпуклым). Это приводит к возрастанию его оптической силы на 12–13 диоптрий, световые лучи сводятся в фокус на сетчатке и изображение становится четким. При отсутствии стимула к аккомодации ресничная мышца расслабляется, преломляющая сила глаза уменьшается, и он снова фокусируется на бесконечность. Происходит дезаккомодация (или аккомодация вдаль).
Альбинизм
(albinism) — врожденный дефицит или отсутствие пигмента в коже, волосах и радужке глаза. У людей, страдающих данным заболеванием, обычно бывают белые волосы, розовая кожа и глаза.
У людей, страдающих данным заболеванием, обычно бывают белые волосы, розовая кожа и глаза.
Амблиопия («Ленивый глаз»)
(ambliopia) — заболевание, при котором один из двух глаз почти (или вообще) не задействован в процессе зрения. По какой-то причине (например, косоглазие) глаза видят слишком разные картинки, и мозг не может совместить их в одну объемную. В результате он просто подавляет работу одного глаза. У пациентов с амблиопией отсутствует бинокулярное зрение — способность мозга правильно сопоставлять два изображения обоих глаз в единое целое. Эта способность необходима для возможности оценивать глубину, очередность расположения предметов в поле зрения, объем картины, целостность восприятия.
Аметропия
(ametropia) — аномалия рефракции глаза, проявляющаяся в нечеткости изображения, получающегося на сетчатке.
Анизометропия
(anisometropia) — состояние, при котором у человека наблюдается различная рефракция на разных глазах.
Астенопия
(asthenopia) — Глазное напряжение — чувство утомления глаз, возникающее в процессе длительного статического выполнения какой-либо зрительной работы у людей с нарушениями рефракции или с нарушением координации функции мышц глазного яблока. Человек обычно испытывает боль или жжение в глазах, сопровождающееся головной болью, а иногда и общим чувством усталости.
Человек обычно испытывает боль или жжение в глазах, сопровождающееся головной болью, а иногда и общим чувством усталости.
Астигматизм
(astigmatism) — нарушение зрения человека, при котором происходит искажение изображения предмета (обычно по вертикальной или горизонтальной оси), вследствие того, что лучи света не фокусируются непосредственно на сетчатке глаза. Астигматизм возникает вследствие неправильной (не сферичной) формы роговицы (реже — хрусталика). В нормальном состоянии роговица и хрусталик здорового глаза имеют ровную сферическую поверхность. При астигматизме их сферичность нарушена. Она обладает разной кривизной по разным направлениям. Соответственно, при астигматизме в разных меридианах поверхности роговицы присутствует разная преломляющая сила, и изображение предмета при прохождении световых лучей через такую роговицу получается с искажениями. Некоторые участки изображения могут фокусироваться на сетчатке, другие — «за» или «перед» ней (бывают и более сложные случаи). В результате вместо нормального изображения человек видит искаженное, в котором одни линии четкие, другие — размытые.
В результате вместо нормального изображения человек видит искаженное, в котором одни линии четкие, другие — размытые.
Атрофия зрительного нерва
(optic atrophy) — дегенерация зрительного нерва, которая может развиться в результате какого-либо заболевания глаза (например, глаукомы) или повреждения зрительного нерва вследствие травмы или воспаления. Приводит к необратимой потере зрения.
Афакия
(aphakia) — отсутствие хрусталика глаза, например, после хирургического удаления у пациентов с катарактой.
Бельмо (Лейкома)
(leukoma) — помутнение на роговице, образующееся в большинстве случаев в результате рубцовых изменений роговицы после ее воспаления или изъязвления. В зависимости от расположения, размера и плотности может сильно ухудшать зрение (вплоть до слепоты), ослаблять четкость и яркость или не оказывать на него значительного влияния. Как правило, не поддается лекарственному лечению, но возможно хирургическое вмешательство, восстанавливающее зрение.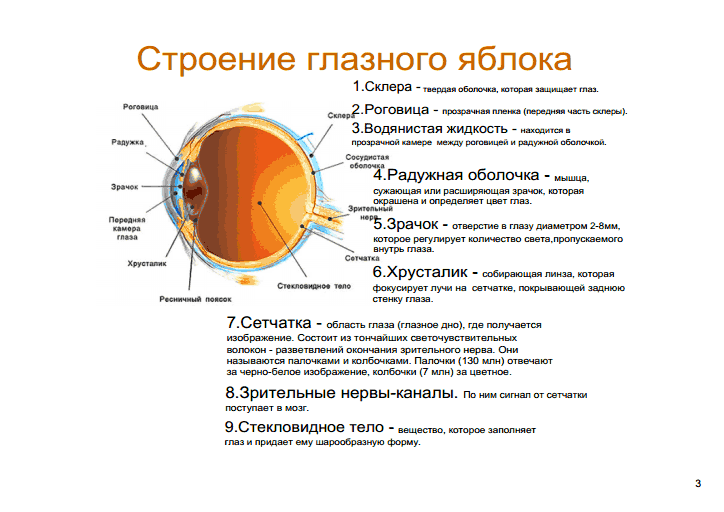
Бинокулярное зрение
(binocular) – способность одновременно чётко видеть изображение предмета обоими глазами. Обеспечивает объемность, глубину изображения. Бинокулярное зрение также называют стереоскопическим. Изображение, полученное на сетчатке, передается через зрительный нерв, хиазму, зрительные тракты в определенные области затылочных долей коры головного мозга, где формируется та картина внешнего мира, которую мы видим. Правая сторона сетчатки каждого глаза передает через зрительный нерв «правую часть» изображения в правую сторону головного мозга, аналогично действует левая сторона сетчатки. Затем две части изображения — правую и левую — головной мозг соединяет воедино. Так как каждый глаз воспринимает «свою» картинку, при нарушении совместного движения правого и левого глаза может быть расстроено бинокулярное зрение. Если бинокулярное зрение не развивается, возможно зрение только правым или левым глазом. Такое зрение называется монокулярным. В случае, когда один глаз не задействован в зрительном процессе, его функции подавляются и может развиться амблиопия. Отсутствие бинокулярного зрения при двух открытых глазах внешне проявляется в виде постепенно развивающегося косоглазия.
Отсутствие бинокулярного зрения при двух открытых глазах внешне проявляется в виде постепенно развивающегося косоглазия.
Блефарит
(blepharitis) — заболевания глаз, сопровождающиеся воспалением краев век. Причинами возникновения блефарита могут являться хронические инфекционные и аллергические заболевания, вирусная инфекция, недостаток витаминов, анемия, болезни пищеварительного тракта, зубов, носоглотки, некорригированная патология зрения. В большинстве случаев возбудителем является золотистый стафилококк. Способствуют заболеванию также постоянное раздражение глаз ветром, пылью, дымом. Заболевание, как правило, возникает при стойком снижении иммунитета. При чешуйчатом блефарите, часто развивающемся при перхоти головы, между ресницами наблюдается скопление белых чешуек. Хронический язвенный блефарит характеризуется наличием желтых корочек, покрывающих язвы по краям век. При этом ресницы слипаются, начинают выпадать и искривляются. Аллергический блефарит может развиться в результате приема некоторых лекарственных препаратов или вследствие попадания раздражающих кожу косметических средств в глаза или на веки.
Блефароспазм
(blepharospasm) — непроизвольное сокращение век, связанное либо с заболеванием глаза, либо являющееся одной из форм дистонии. Различают рефлекторно-защитный блефароспазм, который возникает при воспалении и раздражении переднего отрезка глаза, а также кожи или слизистой оболочки век, обусловленный раздражением рецепторов тройничного нерва, и эссенциальный блефароспазм. Последний может носить характер невротически навязчивого действия (тик), но может также иметь органическую основу, например при хорее, тетании, кортикальной эпилепсии. Особым вариантом является сенильный блефароспазм, возникающий в качестве изолированного синдрома у пожилых людей.
Блефарохалазис
— гипертрофия, увеличение количества тканей верхнего века, в результате чего верхнее веко собирается в складки и нависает над глазом, мешая зрению. Заболевание, чаще возникающее у молодых девушек и женщин. Причины возникновения окончательно не установлены. Предполагается влияние на развитие заболевания эндокринных, сосудистых и невротических расстройств. Лечение — хирургическое, лишняя ткань на верхнем веке убирается, производится пластика века.
Лечение — хирургическое, лишняя ткань на верхнем веке убирается, производится пластика века.
Блефарофимоз
(blepharophimosis) — уменьшение размера глазной щели. Чаще всего является врожденным, сопутствующим другим аномалиям развития глаза, либо приобретенным, развившимся вследствие хронического воспаления конъюнктивы.
Близорукость (Миопия)
(miopia) — аномалия рефракции, при которой человек плохо различает предметы, расположенные на дальнем расстоянии. При близорукости изображение приходится не на определенную область сетчатки, а расположено в плоскости перед ней. Поэтому оно воспринимается как нечеткое. Происходит это из-за несоответствия силы оптической системы глаза и его длины. Обычно при близорукости размер глазного яблока увеличен (осевая близорукость), хотя она может возникнуть и как результат чрезмерной силы преломляющего аппарата (рефракционная миопия). См. Близорукость (миопия)
Возрастная дальнозоркость (Пресбиопия)
(presbyopia) — состояние глаз, которое возникает у людей обычно после 45–50 лет. Человеку с пресбиопией становится сложно различать мелкие предметы вблизи, читать газетный шрифт и т. п. Это происходит из-за того, что хрусталик становится все более плотным и менее эластичным. В связи с возрастными изменениями ослабевают мышцы, удерживающие хрусталик. Затылочные доли головного мозга, ответственные за зрение, посылают мышцам глаза сигнал, но они уже не способны в достаточной степени изменять форму хрусталика, чтобы сфокусировать изображение близко расположенных предметов на сетчатку.
Человеку с пресбиопией становится сложно различать мелкие предметы вблизи, читать газетный шрифт и т. п. Это происходит из-за того, что хрусталик становится все более плотным и менее эластичным. В связи с возрастными изменениями ослабевают мышцы, удерживающие хрусталик. Затылочные доли головного мозга, ответственные за зрение, посылают мышцам глаза сигнал, но они уже не способны в достаточной степени изменять форму хрусталика, чтобы сфокусировать изображение близко расположенных предметов на сетчатку.
Возрастная макулярная дегенерация (Макулодистрофия)
— сокращенно «ВМД», хроническое дегенеративное нарушение сетчатки, которым чаще всего страдают люди после 50 лет. ВМД проявляется необратимым поражением макулярной зоны сетчатки с прогрессирующим ухудшением центрального зрения. Согласно имеющимся данным, парный глаз поражается не позднее чем через 5 лет после заболевания первого. При дегенеративных нарушениях происходит снижение центрального зрения в результате поражения макулы — наиболее важного отдела сетчатки. На сегодняшний день основной причиной развития этого заболевания принято считать наследственную предрасположенность.
На сегодняшний день основной причиной развития этого заболевания принято считать наследственную предрасположенность.
Гемералопия («Куриная слепота»)
(hemeralopia) — расстройство зрения, характеризующееся ослаблением зрения в сумеречном свете или в ночное время. Данное состояние обычно является врожденным, вызванное врождённой пигментной дегенерацией сетчатки (врождённая гемералопия). Может возникнуть при некоторых органических заболеваниях сетчатки, сосудистой оболочки глаза и зрительного нерва, глаукоме (симптоматическая гемералопия), нарушении общего питания при голодании, некоторых болезнях печени, малярии, алкоголизме и др., сопровождающихся недостаточностью или полным отсутствием в организме витамина А (функциональная гемералопия). В основе ее развития лежат структурные изменения палочек сетчатки или недостаточность зрительного пурпура, который на свету разлагается, а в темноте восстанавливается при участии витамина А. При гемералопии у человека при ярком свете появляется светобоязнь, в сумерках и ночью резко снижается зрение; может появиться понижение цветоощущения к синему и жёлтому цветам, иногда сужается поле зрения, снижается его острота. Гемералопия обычно обостряется ранней весной в связи с недостатком витамина А в пище. Врожденная гемералопия лечению не поддается. При симптоматической гемералопии лечат основное заболевание. При функциональной гемералопии рекомендуется полноценное питание, рыбий жир, приём витаминов A, B1, B2 и С.
Гемералопия обычно обостряется ранней весной в связи с недостатком витамина А в пище. Врожденная гемералопия лечению не поддается. При симптоматической гемералопии лечат основное заболевание. При функциональной гемералопии рекомендуется полноценное питание, рыбий жир, приём витаминов A, B1, B2 и С.
Герпес глаза
(herpes) — герпетическое повреждение слизистых оболочек глаза. Проявляется резью, светобоязнью, чрезмерным слезоточением. Причина герпесной инфекции — вирус герпеса. Передача вируса — контактным путем, от человека, пораженного вирусом. Вирус герпеса, если он попал в организм, то остается в нем навсегда, а при снижении иммунитета заболевание имеет рецидивы. Поэтому толчком к очередному проявлению герпесной инфекции глаза могут быть простуда, солнечный ожог, хирургические вмешательства или травма. Лечение герпеса зависит от того, в какой части глаза развивается инфекция — в эпителии роговицы, ее строме, радужке, сетчатке и т.д. Если вирусная инфекция поражает лишь поверхностные слои роговицы, то, для лечения, обычно, достаточно местного применения противовирусных глазных капель или мази, либо прием таблеток.
Гипертоническая ретинопатия
(retinopathy) — поражение сосудов сетчатки, обусловленное наличием гипертонической болезни. Обычно причиной развития ретинопатии является повреждение кровеносных сосудов сетчатки, т.к. при гипертонической болезни отмечается сужение мелких артериол в разных органах, например, в почках, а также в сетчатке глаза.. При отсутствии лечения, ретинопатия может привести к потере зрения из-за атрофии зрительного нерва, или дистрофии сетчатки. Основные проявления гипертонической ретинопатии: плавающие пятна перед глазами, вид предметов становится расплывчатым, темные полоски или красная пелена, в результате чего пропадает зрение, ухудшение зрения ночью, снижение зрения. Основным фактором риска гипертонической ретинопатии является длительное высокое артериальное давление. Риск такой ретинопатии выше у лиц, которые получают неадекватное лечение гипертонической болезни. Кроме того, риск гипертонической ретинопатии повышается при курении, а также других сопутствующих заболеваниях, например, сахарном диабете (при этом тут наслаивается еще и диабетическая ретинопатия), атеросклерозе. Лечение гипертонической ретинопатии — симптоматическое (медикаментозное, лазерная коагуляция). Главным условием улучшения состояния сетчатки является устранение причин, то есть нормализация артериального давления. Поэтому необходимо постоянное наблюдение.
Лечение гипертонической ретинопатии — симптоматическое (медикаментозное, лазерная коагуляция). Главным условием улучшения состояния сетчатки является устранение причин, то есть нормализация артериального давления. Поэтому необходимо постоянное наблюдение.
Гипоплазия (недоразвитие) зрительных нервов
— врожденная аномалия, при которой обнаруживается уменьшенный в размерах диск зрительного нерва. Аномальный диск может быть на 30-50% меньше нормального. Сохранность зрительных функций при этом зависит от степени уменьшения зрительного нерва и сохранности волокон, идущих от центральных, наилучше видящих, отделов сетчатки. Крайней степенью гипоплазии зрительных нервов может быть аплазия (полное их отсутствие).
Глаукома
(glaucoma) — группа глазных заболеваний (зачастую разного происхождения и с разным течением), основным симптомом которых является повышение внутриглазного давления, приводящее при отсутствии лечения к атрофии зрительного нерва и необратимой слепоте. Глаукома — необратимое заболевание. Поэтому очень важно вовремя начать лечение. Врачи-офтальмологи обращают внимание на то, что при глаукоме возможна и внезапная потеря зрения в результате острого приступа глаукомы. См. Что такое глаукома глаза (подробнее), Лечение глаукомы, Вторичная глаукома
Глаукома — необратимое заболевание. Поэтому очень важно вовремя начать лечение. Врачи-офтальмологи обращают внимание на то, что при глаукоме возможна и внезапная потеря зрения в результате острого приступа глаукомы. См. Что такое глаукома глаза (подробнее), Лечение глаукомы, Вторичная глаукома
Глиома зрительного нерва
(glioma) — опухоль глиальных (не относящихся к нервной ткани) клеток зрительного нерва. Глиома может возникать на любом участке нерва, при этом она растет по ходу зрительного нерва и может распространяться в полость черепа. Первым признаком бывают расстройства зрения. Снижается острота зрения, и возникают скотомы (слепые пятна). Зрение постепенно снижается до полной слепоты. На глазном дне обнаруживают застойные диски зрительных нервов и признаки их атрофии. Лечение — хирургическое. Лучшие результаты достигаются при оперативном лечении в ранних стадиях, когда опухоль еще не распространилась в полость черепа.
Дакриоцистит (непроходимость слезного канала)
(dacryocystitis) — воспаление слезного мешка, обычно хроническое. Дакриоцистит вызывается сужением или закупоркой слезно-носового канала вследствие воспалительных процессов в полости носа, его околоносных пазухах, в костях, окружающих слезный мешок. Закупорка способствует задержке оттока слезной жидкости и развитию патогенных микробов и приводит к воспалению слизистой оболочки слезного мешка. Основные проявления дакриоцистита — слезотечение, гнойные отделения из пораженного глаза, припухание слезного мешка (при надавливании на него из слезных точек выделяется слизистая или гнойная жидкость). При распространении воспалительного процесса за пределы слезного мешка может развиться флегмона с резким отеком и болезненностью во внутреннем углу глаза. Лечение дакриоцистита необходимо начинать сразу же после точно установленного диагноза. В большинстве случаев назначается антибактериальная и медикаментозная терапия, промывание слезных путей и толчкообразный массаж слезного мешка сверху вниз, позволяющий прорвать соединительнотканную преграду слезноносового протока.
Дакриоцистит вызывается сужением или закупоркой слезно-носового канала вследствие воспалительных процессов в полости носа, его околоносных пазухах, в костях, окружающих слезный мешок. Закупорка способствует задержке оттока слезной жидкости и развитию патогенных микробов и приводит к воспалению слизистой оболочки слезного мешка. Основные проявления дакриоцистита — слезотечение, гнойные отделения из пораженного глаза, припухание слезного мешка (при надавливании на него из слезных точек выделяется слизистая или гнойная жидкость). При распространении воспалительного процесса за пределы слезного мешка может развиться флегмона с резким отеком и болезненностью во внутреннем углу глаза. Лечение дакриоцистита необходимо начинать сразу же после точно установленного диагноза. В большинстве случаев назначается антибактериальная и медикаментозная терапия, промывание слезных путей и толчкообразный массаж слезного мешка сверху вниз, позволяющий прорвать соединительнотканную преграду слезноносового протока.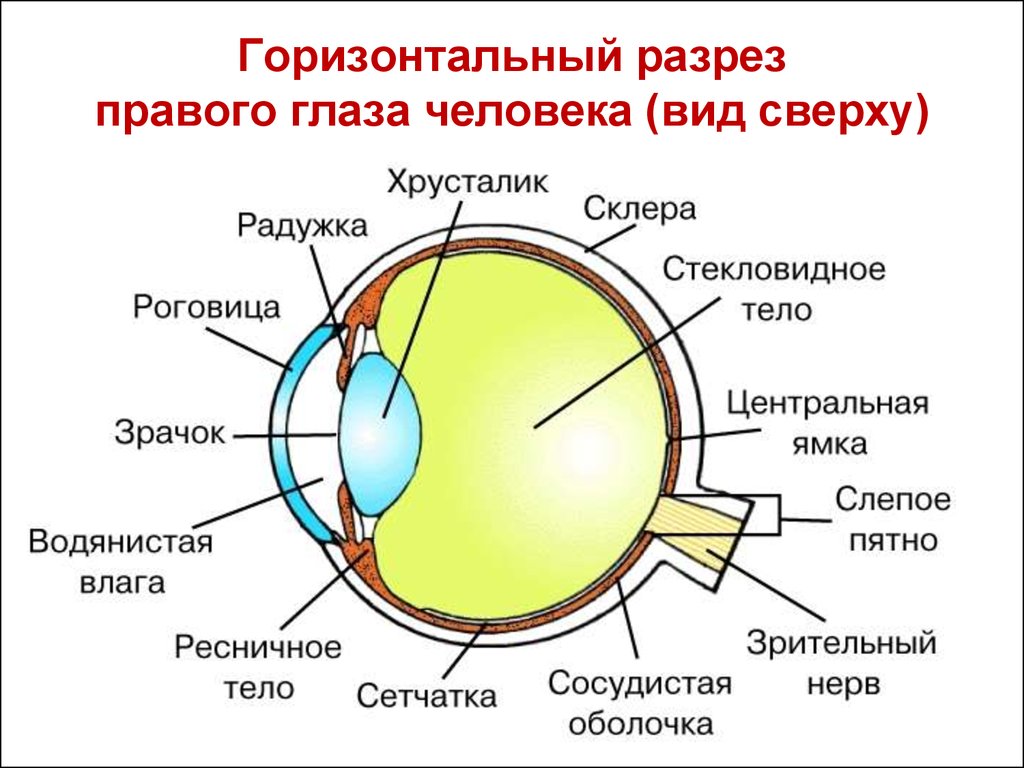 Если через 7–10 дней выздоровление не наступило, врач направляет на процедуру зондирования слезно-носового протока. При отсутствии положительного эффекта через какое-то время зондирование проводится повторно.
Если через 7–10 дней выздоровление не наступило, врач направляет на процедуру зондирования слезно-носового протока. При отсутствии положительного эффекта через какое-то время зондирование проводится повторно.
Дальнозоркость (Гиперметропия)
(hypermetropia) — аномалия рефракции глаза, при которой человек плохо различает предметы, расположенные вблизи. При дальнозоркости изображение предмета фокусируется не на определенной области сетчатки, а в плоскости за ней. Такое состояние зрительной системы приводит к нечеткости изображения, которое воспринимает сетчатка. Причиной дальнозоркости может быть укороченное глазное яблоко, либо слабая преломляющая сила оптических сред глаза. Увеличив ее, можно добиться того, что лучи будут фокусироваться там, где они фокусируются при нормальном зрении. С возрастом, зрение особенно вблизи все больше ухудшается из-за уменьшения аккомодативной способности глаза вследствие возрастных изменений в хрусталике — снижается эластичность хрусталика, ослабевают мышцы, удерживающие его, и как следствие снижается зрение. Именно поэтому возрастная дальнозоркость (пресбиопия) наличествует практически у всех людей после 40–50 лет.
Именно поэтому возрастная дальнозоркость (пресбиопия) наличествует практически у всех людей после 40–50 лет.
Дальтонизм
(daltonism) — наследственное, врожденное нарушение цветового зрения, при котором человек не различает один или несколько цветов. В центральной части сетчатки глаза расположены цветочувствительные рецепторы — колбочки. Каждый из трёх видов колбочек имеет свой тип цветочувствительного пигмента белкового происхождения. Один тип пигмента чувствителен к красному цвету с максимумом 552—557 нм, другой — к зелёному (максимум около 530 нм), третий — к синему (426 нм). Люди с нормальным цветным зрением — трихроматы, они имеют в колбочках все три пигмента (красный, зелёный и синий) в необходимом количестве. Разной степенью дальтонизма страдают 2-8% мужчин, и только 4 женщины из 1000. Различают полную и частичную цветовую слепоту. Полное отсутствие цветного зрения наблюдается реже всего. Случаи частичной цветовой слепоты: нарушены красные рецепторы (протанопия) — наиболее частый случай; отсутствие цветовых восприятий в сине-фиолетовой области спектра (тританопия), нарушения восприятия зеленого цвета (дейтанопия). Характер цветового восприятия определяется на специальных полихроматических таблицах Рабкина, изображение на которых (обычно цифры) состоит из множества цветных кружков и точек, имеющих одинаковую яркость, но несколько различных по цвету. Человеку с частичной или полной цветовой слепотой, не различающему некоторые цвета на рисунке, таблица кажется однородной. Человек с нормальным цветовосприятием способен различить цифры или геометрические фигуры, составленные из кружков одного цвета. В настоящее время дальтонизм неизлечим.
Характер цветового восприятия определяется на специальных полихроматических таблицах Рабкина, изображение на которых (обычно цифры) состоит из множества цветных кружков и точек, имеющих одинаковую яркость, но несколько различных по цвету. Человеку с частичной или полной цветовой слепотой, не различающему некоторые цвета на рисунке, таблица кажется однородной. Человек с нормальным цветовосприятием способен различить цифры или геометрические фигуры, составленные из кружков одного цвета. В настоящее время дальтонизм неизлечим.
Демодекоз
(demodecosis oculi) — паразитарное заболевание, возбудителем которого является клещ-железница (демодекс), который обитает в волосяных фолликулах, мейбомиевых железах век, сальных железах кожи. У детей демодекс встречается крайне редко; у лиц пожилого возраста обнаруживается более чем в 90% случаев. Иногда демодекс становится патогенным, этому способствуют нарушения функции сальных желез и изменение состава кожного сала, заболевания желудочно-кишечного тракта, печени, нервной системы, нарушения функции эндокринных желез. Очаги поражения локализуются обычно на коже лица, особенно вокруг рта, глаз, на носу, веках. Характерны эритема, шелушение, островоспалительные красные папулопустулы, везикулопустулы, а также блефарит. Заболевание напоминает красные угри, периоральный дерматит, начальные проявления красной волчанки. Заболевание носит хронический характер, обострения наступают преимущественно в весенне-осенний период. Лечение длительное, эффективно только при строгом соблюдении мер личной гигиены (возможность повторного самозаражения). Лечение дерматолог проводит обычно амбулаторно. Основное направление — наружными средствами. Внутрь назначают препараты хинолинового ряда, антигистаминные средства. Необходимо комплексное обследование для установления и устранения факторов, провоцирующих демодекоз.
Очаги поражения локализуются обычно на коже лица, особенно вокруг рта, глаз, на носу, веках. Характерны эритема, шелушение, островоспалительные красные папулопустулы, везикулопустулы, а также блефарит. Заболевание напоминает красные угри, периоральный дерматит, начальные проявления красной волчанки. Заболевание носит хронический характер, обострения наступают преимущественно в весенне-осенний период. Лечение длительное, эффективно только при строгом соблюдении мер личной гигиены (возможность повторного самозаражения). Лечение дерматолог проводит обычно амбулаторно. Основное направление — наружными средствами. Внутрь назначают препараты хинолинового ряда, антигистаминные средства. Необходимо комплексное обследование для установления и устранения факторов, провоцирующих демодекоз.
Деструкция стекловидного тела
(myodesopsia) — помутнение волокон стекловидного тела глаза, наблюдаемые человеком в виде нитей, точечных, порошковидных, узелковых или игольчатых включений, которые плавают вслед за движением глаз то в одну, то в другую сторону.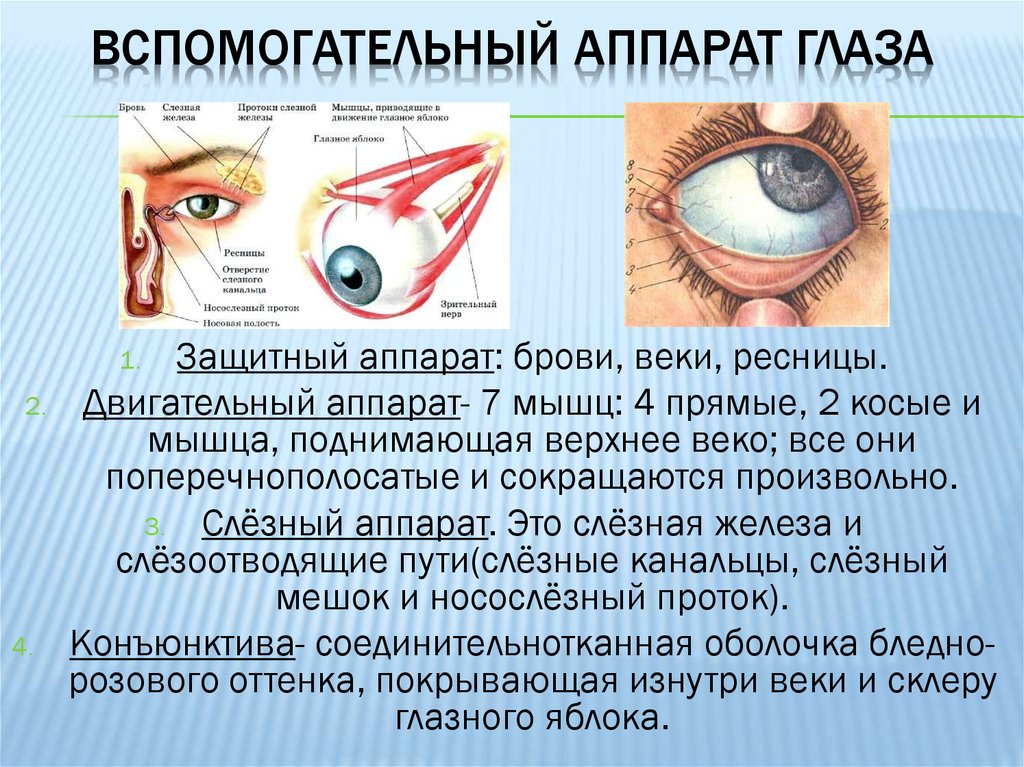 Данное явление называют «плавающими помутнениями» или «летающими мушками». Деструкция стекловидного тела вызывается целым рядом причин. Наиболее распространёнными из них являются и возрастные изменения стекловидного тела, чаще начинающиеся в возрасте 40-60 лет. Среди других причин, можно отметить различные сосудистые нарушения (в т.ч., вегетососудистая дистония, артериальная гипертензия, дистрофические изменения сосудов), шейный остеохондроз, интенсивные эндокринные и метаболические изменения (пубертатный период, беременность, приём гормональных препаратов) и заболевания (сахарный диабет), травмы головы, травмы глаз и носа (в т.ч. операции глаз и носа), физическое истощение, дистрофия, частые и длительные нагрузки глаз, затяжные физические и психоэмоциональные стрессы, последствия перенесённых инфекций, паразиты (токсоплазмоз), высокий уровень радиационного и токсического воздействия на организм. Резкое появление «летающих мушек» может являться предвестником отслоения сетчатки или стекловидного тела.
Данное явление называют «плавающими помутнениями» или «летающими мушками». Деструкция стекловидного тела вызывается целым рядом причин. Наиболее распространёнными из них являются и возрастные изменения стекловидного тела, чаще начинающиеся в возрасте 40-60 лет. Среди других причин, можно отметить различные сосудистые нарушения (в т.ч., вегетососудистая дистония, артериальная гипертензия, дистрофические изменения сосудов), шейный остеохондроз, интенсивные эндокринные и метаболические изменения (пубертатный период, беременность, приём гормональных препаратов) и заболевания (сахарный диабет), травмы головы, травмы глаз и носа (в т.ч. операции глаз и носа), физическое истощение, дистрофия, частые и длительные нагрузки глаз, затяжные физические и психоэмоциональные стрессы, последствия перенесённых инфекций, паразиты (токсоплазмоз), высокий уровень радиационного и токсического воздействия на организм. Резкое появление «летающих мушек» может являться предвестником отслоения сетчатки или стекловидного тела. При этом, кроме «мушек» у людей наблюдается что-то вроде вспышек света или «молний», за счёт образовавшихся в стекловидном теле пустот.
При этом, кроме «мушек» у людей наблюдается что-то вроде вспышек света или «молний», за счёт образовавшихся в стекловидном теле пустот.
Диабетическая ретинопатия
— заболевание сетчатки, вызванное наличием диабета. При диабете поражаются сосуды сетчатки, что приводит к нарушению обеспечения тканей кислородом. Диабетическая ретинопатия обычно развивается через 5-10 лет от начала заболевания сахарным диабетом. При сахарном диабете I типа (инсулинозависимом) болезнь протекает бурно и достаточно быстро возникает пролиферативная диабетическая ретинопатия. Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и вызывают кровоизлияния в нем, а также усиливают процессы рубцевания в стекловидном теле и может быть причиной развития отслоения сетчатки. При II типе сахарного диабета изменения в основном происходят в центральной зоне сетчатки. Возникает диабетическая макулопатия, часто кистозная, что приводит к снижения центрального зрения.
Дистрофия роговицы
— группа хронических заболеваний роговой оболочки глаза, в основе которых лежит нарушение общих или местных обменных процессов. Природа дистрофий роговицы может быть различной: семейно-наследственные факторы, аутоиммунные, биохимические, нейротрофические изменения, травма, последствия воспалительных процессов и др. Различают первичные и вторичные дистрофии роговицы. В зависимости от типа и стадии развития дистрофии проводится медикаментозное (витаминные капли и мази, препараты, улучшающие трофику роговицы) или оперативное лечение (кератопластика).
Дистрофия сетчатки
— заболевание сетчатки глаза, обычно вызываемое нарушениями в сосудистой системе глаза. Страдают от нее в основном пожилые люди, зрение которых постепенно ухудшается. При дистрофии сетчатки поражаются клетки — фоторецепторы отвечающие за зрение вдаль и восприятие цвета. Дистрофия сетчатки первое время может протекать бессимптомно и нередко человек даже не подозревает о том, что у него наличествует такой коварный недуг. Причины дистрофии сетчатки различны, но в большинстве своем это — общие заболевания (сахарный диабет, атеросклероз, гипертония, заболевание почек, надпочечников) и местные (близорукость, увеиты), а также генетическая предрасположенность.
Причины дистрофии сетчатки различны, но в большинстве своем это — общие заболевания (сахарный диабет, атеросклероз, гипертония, заболевание почек, надпочечников) и местные (близорукость, увеиты), а также генетическая предрасположенность.
Закрытоугольная глаукома
— одна из двух форм развития глаукомы, при которой внутриглазная жидкость накапливается из-за того, что нет доступа к естественной дренажной системе глаза — радужка перекрывает угол передней камеры. В результате чего давление нарастает, и это может привести к острому приступу глаукомы.
Иридоциклит
(iridocyclitis) — воспаление радужки и цилиарного тела глаза. Причинами развития могут быть ревматизм, вирусные болезни, тифы, воспаление лёгких, венерические заболевания, туберкулез, болезни, связанные с нарушением обмена веществ (диабет, подагра и др.), заболевания зубов и придаточных полостей носа, а также травма глаз. Проявляется болью в глазу (часто в ночные часы), светобоязнью, слезотечением и понижением остроты зрения. Вокруг роговой оболочки образуется красновато-фиолетовый венчик. Изменяются цвет и рисунок радужной оболочки. Вследствие её отёка и раздражения окончаний глазодвигательного нерва суживается зрачок. При развитии спаек между краем радужной оболочки и передней поверхностью хрусталика зрачок приобретает неправильную форму. В тяжёлых случаях может развиться круговое сращение задней поверхности радужной оболочки с хрусталиком. При этом разобщаются передняя и задняя камеры глаза, нарушается нормальный отток внутриглазной жидкости. Это приводит к вторичной глаукоме. Иногда в области зрачка образуется экссудативная плёнка, препятствующая поступлению в глаз света, что влечёт за собой резкое снижение остроты зрения. При бурно протекающих воспалительных процессах мутнеет влага передней камеры (гнойный экссудат). При хроническом иридоциклите воспалительные явления выражены значительно слабее. Для иридоциклита ревматического и туберкулёзного происхождения характерны рецидивы заболевания. Для предупреждения образования задних спаек или для их разрыва применяют средства, расширяющие зрачок; тепло на область глаза; кортикостероиды (местно, а иногда — внутрь), антибиотики.
Вокруг роговой оболочки образуется красновато-фиолетовый венчик. Изменяются цвет и рисунок радужной оболочки. Вследствие её отёка и раздражения окончаний глазодвигательного нерва суживается зрачок. При развитии спаек между краем радужной оболочки и передней поверхностью хрусталика зрачок приобретает неправильную форму. В тяжёлых случаях может развиться круговое сращение задней поверхности радужной оболочки с хрусталиком. При этом разобщаются передняя и задняя камеры глаза, нарушается нормальный отток внутриглазной жидкости. Это приводит к вторичной глаукоме. Иногда в области зрачка образуется экссудативная плёнка, препятствующая поступлению в глаз света, что влечёт за собой резкое снижение остроты зрения. При бурно протекающих воспалительных процессах мутнеет влага передней камеры (гнойный экссудат). При хроническом иридоциклите воспалительные явления выражены значительно слабее. Для иридоциклита ревматического и туберкулёзного происхождения характерны рецидивы заболевания. Для предупреждения образования задних спаек или для их разрыва применяют средства, расширяющие зрачок; тепло на область глаза; кортикостероиды (местно, а иногда — внутрь), антибиотики. Необходимо также лечение основного заболевания, вызвавшего иридоциклит.
Необходимо также лечение основного заболевания, вызвавшего иридоциклит.
Ирит
(iritis) — воспаление радужной оболочки глаза, вызванное инфекцией или токсико-аллергическим процессом. Инфекционные ириты возникают вследствие распространения болезнетворного процесса при различных инфекционных заболеваниях — туберкулезе, венерических заболеваниях, воспалении миндалин, кариесе зубов, поражении пазух носа, герпесе и т. д. К токсико-аллергическим процессам в сосудистой оболочке глаза могут привести болезни обмена веществ, ревматизм и хронические полиартриты. Ирит часто сопровождается конъюнктивитом. Различают хронические и острые ириты. Для хронических иритов характерны такие симптомы, как ощущение засоренности глаза и воспаление слизистой оболочки глазного яблока. Главным признаком острого ирита является резкая боль в глазу, усиливающаяся при воздействии яркого света. Постепенно у больного развивается боязнь света, радужка глаза приобретает розоватый оттенок, зрачок сужается. В некоторых случаях форма зрачка меняется. Поскольку радужная оболочка и цилиарное тело глаза снабжаются кровью из одной системы, изолированное воспаление радужной оболочки наблюдается редко, в подавляющем большинстве случаев ирит переходит в иридоциклит, т.е. воспалительный процесс распространяется и на цилиарное (ресничное) тело.
Поскольку радужная оболочка и цилиарное тело глаза снабжаются кровью из одной системы, изолированное воспаление радужной оболочки наблюдается редко, в подавляющем большинстве случаев ирит переходит в иридоциклит, т.е. воспалительный процесс распространяется и на цилиарное (ресничное) тело.
Катаракта
(cataract) — частичное или полное помутнение хрусталика, теряется его прозрачность и в глаз попадает лишь небольшая часть световых лучей, поэтому зрение снижается, и человек видит нечетко и размыто. Смотрите Катаракта глаза, Лечение катаракты, Операция по удалению катаракты и др.
Кератит
(keratitis) — воспаление роговицы глаза, при котором глаз начинает слезиться, становится крайне болезненным, развивается светобоязнь, также наблюдается покраснение глаза, отечность роговицы, нарушение ее прозрачности (развитие в ней воспалительного инфильтрата), а иногда утратой чувствительности роговицы, врастанием в нее новообразованных сосудов. Кератит возникает при воздействии каких-либо внешних факторов, преимущественно инфекционных, или при общих заболеваниях организма. Причиной кератита могут быть также механические, термические, химические, лучевые травмы, некоторые виды витаминной недостаточности. Продолжительность и течение кератита зависят от причины воспаления, а также от общего состояния организма. Часто в результате кератита в роговице остаются стойкие, в одних случаях небольшие и малозаметные, в других — обширные и интенсивные помутнения (бельма), являющиеся нередко причиной понижения зрения, особенно если они располагаются в центральной части роговой оболочки напротив зрачка. Лечение кератита должно быть направлено на ликвидацию причины заболевания; при инфекционных кератитах местно применяют антибиотики или сульфаниламидные препараты; при бельмах, значительно снижающих зрение, — хирургическое лечение (кератопластика).
Причиной кератита могут быть также механические, термические, химические, лучевые травмы, некоторые виды витаминной недостаточности. Продолжительность и течение кератита зависят от причины воспаления, а также от общего состояния организма. Часто в результате кератита в роговице остаются стойкие, в одних случаях небольшие и малозаметные, в других — обширные и интенсивные помутнения (бельма), являющиеся нередко причиной понижения зрения, особенно если они располагаются в центральной части роговой оболочки напротив зрачка. Лечение кератита должно быть направлено на ликвидацию причины заболевания; при инфекционных кератитах местно применяют антибиотики или сульфаниламидные препараты; при бельмах, значительно снижающих зрение, — хирургическое лечение (кератопластика).
Кератоглобус
(keratoglobus) — Мегалокорнеа (megalocornea) — врожденный дефект развития глаза, при котором вся роговица выпячивается вперед, несмотря на то, что ее искривление имеет правильную форму (в отличие от кератоконуса). Лечение кератоглобуса проводится при помощи пересадки роговицы.
Лечение кератоглобуса проводится при помощи пересадки роговицы.
Кератоконус
(keratoconus) — патологическое дегенеративное изменение роговицы, при котором ее поверхность принимает форму конуса с вершиной, обращенной вперед. Кератоконус может привести к серьёзному ухудшению зрения. Чаще всего у человека наблюдается светобоязнь, двоение, «размазывание» изображения. Заболевание является наиболее распространённой формой дистрофии роговицы. К факторам, провоцирующим развитие кератоконуса, относят: влияние генов, внешней среды и клеточных патологий, причем ключевым патологическим процессом является постепенное разрушение боуменовой мембраны, располагающейся между эпителием и стромой роговицы. Эпителий входит в контакт со стромой, что приводит к клеточным и структурным изменениям. Роговица ослабевает, выпячивается и покрывается рубцами. Также характерно чередование областей истончения с зонами раневого заживления тканей роговицы. Практически никогда кератоконус не приводит к полной слепоте.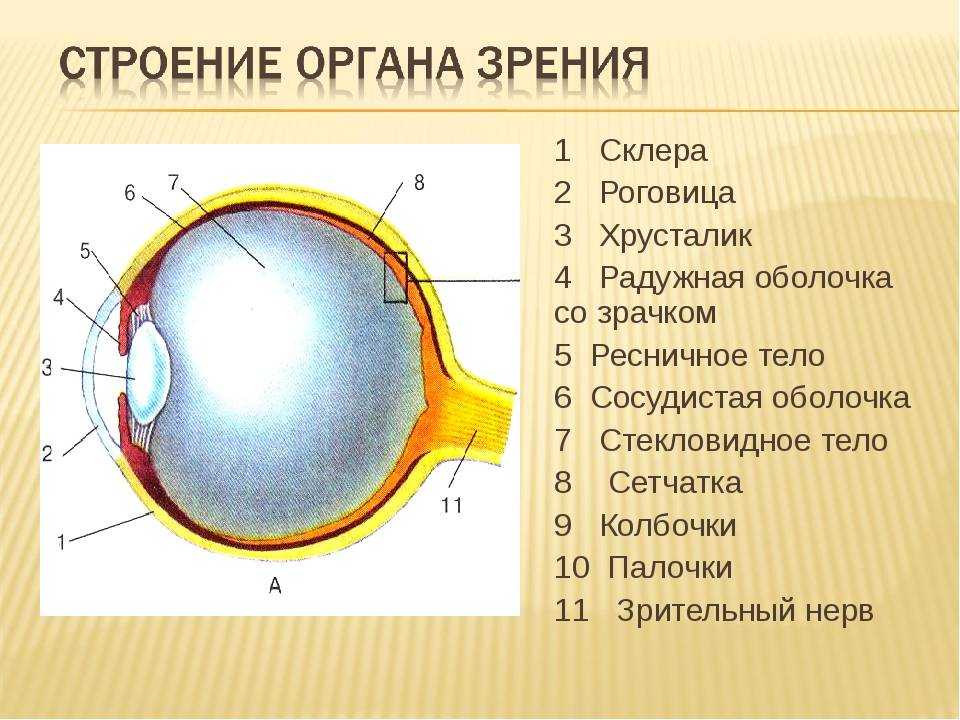 В большинстве случаев зрение можно значительно улучшить при помощи жестких контактных линз. Если заболевание прогрессирует до более тяжёлой стадии, рекомендуется проведение операции по пересадке роговицы.
В большинстве случаев зрение можно значительно улучшить при помощи жестких контактных линз. Если заболевание прогрессирует до более тяжёлой стадии, рекомендуется проведение операции по пересадке роговицы.
Кератопатия
(kerapopathy) — группа поражений роговицы, преимущественно дистрофической природы, приводящих к ее помутнению и снижению зрения. К основным видам относятся буллезная, лентовидная и климатическая капельная кератопатия. Буллезная кератопатия, которая встречается наиболее часто, возникает,как правило, при повреждении заднего эпителия (эндотелия) роговицы у лиц, перенесших внутриглазные полостные операции, травму глаза, а также у больных с рецидивирующими кератитами и увеитами. Развитие ее связано с нарушением барьерной и насосной функции заднего эпителия роговицы, что приводит к развитию хронического отека роговицы. Последняя утолщается за счет образования в переднем эпителии пузырьков с серозным содержимым; часть их самопроизвольно вскрывается, и поверхность роговицы становится неровной. Заболевание проявляется неприятными ощущениями в глазу различной интенсивности (от чувства инородного тела до сильных режущих болей) и помутнением роговицы, которое при прогрессировании процесса приводит к образованию бельма. В случае присоединения вторичной инфекции заболевание может осложниться развитием язвы роговицы, гнойного иридоциклита, эндофтальмита. Медикаментозное лечение малоэффективно. Применяют симптоматические средства; с целью стимуляции трофических процессов проводят облучение гелий-неоновым лазером; для устранения боли и повышения остроты зрения используют мягкие контактные гидрогелевые линзы. Радикальный метод лечения — пересадка роговицы.
Заболевание проявляется неприятными ощущениями в глазу различной интенсивности (от чувства инородного тела до сильных режущих болей) и помутнением роговицы, которое при прогрессировании процесса приводит к образованию бельма. В случае присоединения вторичной инфекции заболевание может осложниться развитием язвы роговицы, гнойного иридоциклита, эндофтальмита. Медикаментозное лечение малоэффективно. Применяют симптоматические средства; с целью стимуляции трофических процессов проводят облучение гелий-неоновым лазером; для устранения боли и повышения остроты зрения используют мягкие контактные гидрогелевые линзы. Радикальный метод лечения — пересадка роговицы.
Колобома
(coloboma) — врожденный или приобретенный дефект глаза, приводящий к различным аномалиям: от возникновения небольшого углубления края века или нижней части радужной оболочки глаза, в результате чего зрачок напоминает грушу, до дефектов глазного дна. Увеличение зрачка приводит к появлению у человека симптомов ослепления. Колобома глазного века представляет собой врожденное углубление на краю века. Врожденные колобомы, встречающиеся обычно в сосудистой или сетчатой оболочках глаза, возникают при дефектах формирования глаза эмбриона. Приобретенные колобомы образуются в результате прободных ранений глазного яблока или хирургических вмешательств на нём (например, иридэктомии).
Колобома глазного века представляет собой врожденное углубление на краю века. Врожденные колобомы, встречающиеся обычно в сосудистой или сетчатой оболочках глаза, возникают при дефектах формирования глаза эмбриона. Приобретенные колобомы образуются в результате прободных ранений глазного яблока или хирургических вмешательств на нём (например, иридэктомии).
Компьютерный синдром
— напряженное состояние зрительной системы, вызванное длительной статичной работой за компьютером на близком, фиксированном расстоянии. При этом, в несколько раз снижается частота моргания, поверхность роговицы «пересыхает», слёзная плёнка обновляется значительно реже. Вследствие этого возникают жжение, резь в глазах, сухость, дискомфорт, замедление или даже застой необходимых обменных процессов в структурах глаза. Компьютерный зрительный синдром объединяет жалобы пациента на головные боли, усталость глаз, снижение остроты зрения, покраснение и ощущение инородного тела в глазах. Время, через которое пациент может отмечать вышеописанные жалобы, сугубо индивидуально для каждого человека и часто обусловлено сопутствующими глазными заболеваниями, например миопией (близорукостью) или вегето-сосудистой дистонией пациента.
Конъюнктивит
(conjunctivitis) — воспаление конъюнктивы (слизистой оболочки глаза), чаще всего инфекционной, бактериальной или аллергической природы, сопровождающееся покраснением и опуханием глаза, при этом имеют место водянистые или гнойные выделения из глаз, развивается излишнее слезотечение и светобоязнь.
Косоглазие
(strabismus) — нарушение параллельного положения глаз, при котором выявляется отклонение одного или обоих глаз поочередно при взгляде прямо. При симметричном положении глаз изображения предметов попадают на центральные области каждого глаза. В кортикальных отделах зрительного анализатора происходит их слияние в единое бинокулярное изображение. При косоглазии слияния не происходит и центральная нервная система, чтобы защититься от двоения, исключает изображение, получаемое косящим глазом. При длительном существовании такого состояния развивается амблиопия (функциональное, обратимое понижение зрения, при котором один из двух глаз почти (или вообще) не задействован в зрительном процессе). См. Косоглазие.
См. Косоглазие.
Ксантелазма века
— плоская лимонно-желтая, слегка возвышающаяся над кожей бляшка, располагающаяся, как правило, у внутреннего угла на верхнем веке. Может быть и на нижнем веке.
Лагофтальм
(lagophthalmos) — состояние, при котором веки глаз человека не смыкаются полностью. В результате из-за чрезмерного освещения глаз это может привести к повреждению роговицы. Развивается лагофтальм на фоне неврита, иногда после травмы век, может явиться следствием врожденного укорочения век. Лагофтальм приводит к высыханию конъюнктивы и роговицы, которое может осложниться эрозией, изъязвлением роговицы (кератитом), ее помутнением.
Меланома радужной оболочки
— злокачественное новообразование. Начальная стадия развития опухоли характеризуется нарушением остроты зрения, центральной скотомой, изменением формы зрачка. Увеличение размеров опухоли создает предпосылки для развития вторичной глаукомы. Дальнейший рост опухоли ведет к экзофтальму, видимым опухолевым поражениям глазного яблока.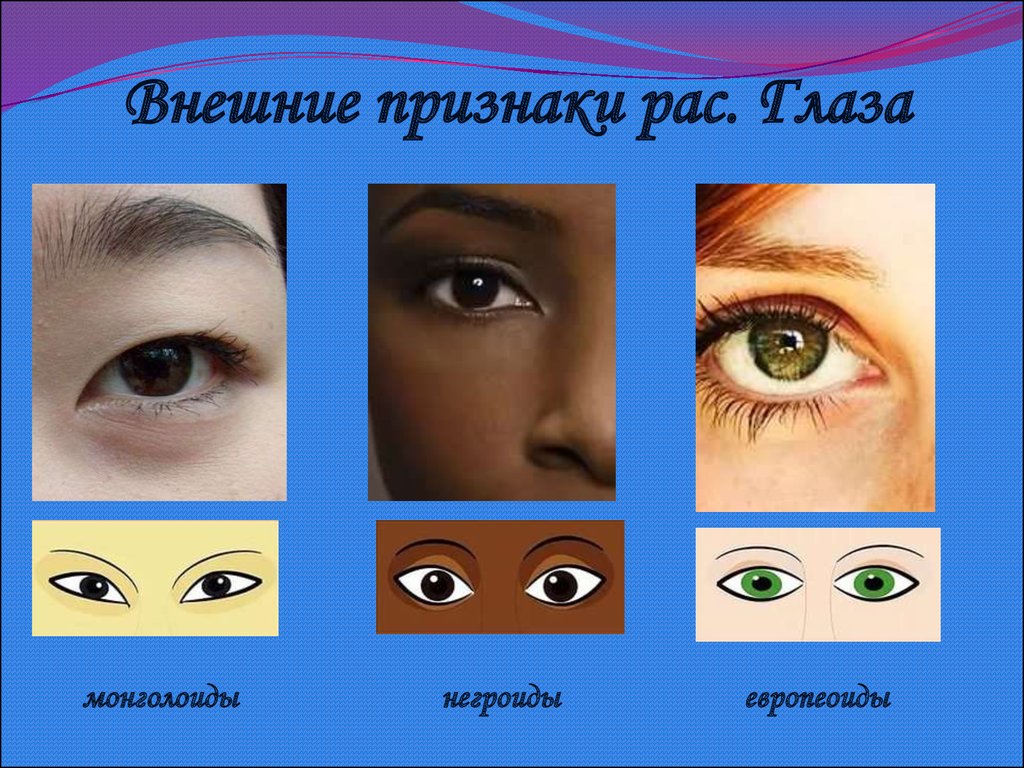 Лечение – хирургическое. Метастазирование наблюдается в 5-15% случаев и, в основном, при больших опухолях. Прогноз для зрения после выполнения органосохраняющих операций, как правило, благоприятный.
Лечение – хирургическое. Метастазирование наблюдается в 5-15% случаев и, в основном, при больших опухолях. Прогноз для зрения после выполнения органосохраняющих операций, как правило, благоприятный.
Неврит зрительного нерва
(optic neuritis) — Неврит ретробульбарный — воспаление зрительного нерва, в результате которого у человека наблюдается значительное ухудшение зрения. Является одним из симптомов рассеянного склероза, однако может развиваться и как отдельное заболевание.
Нистагм
(nystagmus) — быстрые непроизвольные движения глазных яблок. Чаще встречается двусторонний нистагм, значительно реже — односторонний. В зависимости от направления движений глазных яблок выделяют горизонтальный, вращательный (ротаторный), вертикальный и диагональный нистагм. Нистагм может быть врожденным и сопровождаться значительным снижением остроты зрения; иногда он развивается при различных заболеваниях той части головного мозга, которая отвечает за движения глаз и их координацию, или при заболеваниях органа равновесия и связанных с ним участков головного мозга. Лечение состоит в устранении основного заболевания.
Лечение состоит в устранении основного заболевания.
Ожог глаза
— один из наиболее опасных видов травмирования органа зрения. Ожоги глаз делят на термические и химические, выделяют также лучевые ожоги и ожоги, вызванные отравляющими веществами. В лечении ожогов различают два этапа — оказание первой помощи и лечение осложнений ожоговой болезни. Любая форма ожога глаз требует незамедлительного обращения к офтальмологу. Ожоговая болезнь глаза — вещь очень серьезная, т.к. может вести к необратимой слепоте.
Опухоль сетчатки
— новообразования сетчатки, которые бывают злокачественными и доброкачественными. Чаще всего опухоли развиваются в детском возрасте: в первые месяцы жизни в 20% случаях, в первые годы в 55%. У 25 % больных процесс поражает оба глаза. Из опухолей сетчатки наиболее часто встречаются глиомы, образующиеся из наружного слоя оболочки сетчатки. На ранних стадиях происходит утолщение сетчатки и установить это можно только при осмотре глазного дна и УЗИ глаза. Через некоторое время опухоль занимает большую часть глаза. Вследствие развития опухоли глазное яблоко выпячивается и ограничивается его подвижность, зрение пропадает.
Через некоторое время опухоль занимает большую часть глаза. Вследствие развития опухоли глазное яблоко выпячивается и ограничивается его подвижность, зрение пропадает.
Открытоугольная глаукома
— одна из двух форм развития глаукомы, при которой доступ к естественной дренажной системе открыт, но нарушены ее функции. Результат — постепенное повышение внутриглазного давления. Как правило, открытоугольная глаукома характеризуется бессимптомным, практически незаметным течением заболевания. Так как поле зрения сужается постепенно (процесс может продолжаться несколько лет), человек иногда совершенно случайно обнаруживает, что у него видит только один глаз.
Отслоение сетчатки
(detached retina) — отделение нервного слоя сетчатой оболочки глаза от сосудистой. При разрыве сетчатки внутриглазная жидкость проникает под нее и отслаивает от сосудистой оболочки. Если произошла отслойка сетчатки, нужно немедленно обратиться к врачу, так как промедление может грозить слепотой.
Птоз (опущение верхнего века)
(ptosis) — аномально низкое положение века по отношению к глазному яблоку. Данная патология может быть врожденной и приобретенной. Может развиться в силу различных причин. Одной из них является повреждение глазодвигательного нерва; в этом случае птоз обычно сопровождается параличом мышц глазного яблока, что вызывает двоение изображения в глазу и расширение зрачка. Если птоз является одним из проявлений синдрома Горнера, то он обычно сопровождается сужением зрачка глаза и отсутствием потоотделения на пораженной стороне лица. Птоз может также развиться при наличии у больного тяжелой псевдопаралитической миастении, что сопровождается повышенной утомляемостью и характерным чувством слабости. Кроме того, птоз может быть изолированным врожденным дефектом или развиваться в результате поражения мышц глазного яблока; в этом случае он сопровождается слабостью или полным отсутствием движений глаза.
Птеригиум
(крыловидная плева) – распространенное заболевание конъюнктивы глазного яблока, характеризующееся её разрастанием на роговицу глаза.
Разрыв сетчатки
— возникают чаще всего у близоруких людей вследствие механического натяжения патологически измененного стекловидного тела. Пациенты отмечают при этом черные нити перед пораженным глазом, а также световые вспышки. Прежде всего, начинает отслаиваться край разрыва в сетчатке, позднее это приводит к отслойке сетчатки.
Ретинит
(retinitis) — воспаление сетчатки глаза. Развивается в связи с каким-либо общим заболеванием (некоторые болезни почек, крови, сосудов и др.). На практике данный термин часто применяется по отношению и к невоспалительным заболеваниям сетчатки; например, пигментный ретинит представляет собой наследственное нарушение, характеризующееся прогрессирующими дегенеративными изменениями сетчатки. В настоящее время по отношению к таким состояниям все чаще применяется термин «ретинопатия». Лечение комплексное, проводится преимущественно в условиях стационара. Показана противовоспалительная терапия, включающая применение антибиотиков.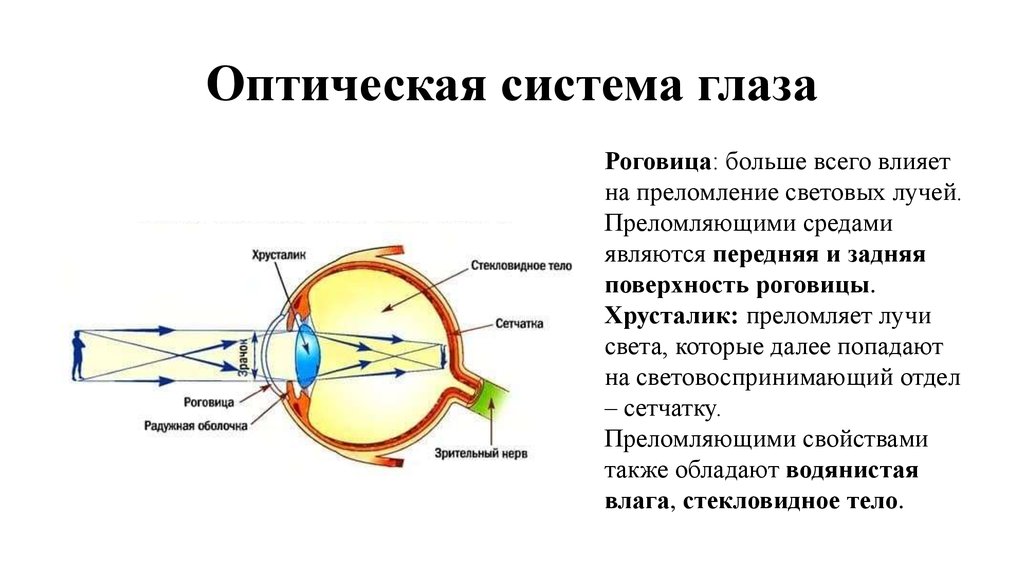
Ретинобластома
(retinoblastoma) — злокачественная опухоль сетчатки глаза, чаще всего обусловлена генетически и развивается у младенцев. Лечение чаще всего хирургическое. На ранних стадиях возможно органосохраняющее химиотерапевтическое и облучающее лечение.
Симблефарон
сращение конъюнктивальной оболочки век и глазного яблока.
Синдром сухого глаза
— недостаток увлажнения конъюнктивы. При длительной и напряжённой зрительной работе на близком, фиксированном расстоянии (что бывает, например, при работе за монитором компьютера) в несколько раз снижается частота моргания. Поверхность роговицы «пересыхает», слёзная плёнка обновляется значительно реже. Возникшие вследствие этого жжение, резь в глазах, сухость, дискомфорт — первые признаки появившегося «синдрома сухого глаза».
Склерит
(scleritis) — воспаление склеры (наружная фиброзная оболочка) глаза. Основными причинами развития заболевания могут служить ревматизм, туберкулёз, бруцеллёз, вирусные и другие инфекции. Сопровождается резким раздражением глаза, болью. Может осложняться кератитом и иридоциклитом. При воспалении поверхностных слоев склеры раздражение выражено слабее, острота зрения обычно не страдает.
Сопровождается резким раздражением глаза, болью. Может осложняться кератитом и иридоциклитом. При воспалении поверхностных слоев склеры раздражение выражено слабее, острота зрения обычно не страдает.
Скотома
(scotoma) — небольшой участкок в пределах поля зрения, в котором зрение ослаблено или полностью отсутствует, со всех сторон этот участок окружен областями нормального видения. Физиологическая скотома — слепое пятно, существующее в поле зрения каждого здорового глаза и являющееся проекцией диска зрительного нерва, не имеющего световоспринимающих элементов. Патологическая скотома — диагностический признак многих заболеваний (ретинит, атрофия зрительного нерва и др.). Воспринимается больным как тёмное пятно или субъективно не ощущается и выявляется только при специальном исследовании. Мерцательная скотома (длится 20—30 мин), при которой ощущается мерцание по контуру, обычно сопровождается стойкой головной болью, тошнотой, рвотой.
Слезотечение
(lacrimation) — избыточное выделение слезной жидкости. В норме, слезная жидкость омывает глазное яблоко, предохраняя его от высыхания и защищая от действия мелких инородных тел и микробов. Омыв глазное яблоко, слезная жидкость оттекает через слезные канальцы в слезный мешок, а затем в полость носа. Слезотечение может быть связано с избыточным образованием слезной жидкости или с нарушением ее оттока. Первое может быть вызвано раздражением (механическим, химическим, световым) конъюнктивы, а также воспалением конъюнктивы или роговицы, что требует незамедлительного обращения к врачу. Часто слезотечение носит рефлекторный характер, возникая на холоде, при раздражении слизистой оболочки носа, при сильных переживаниях и др. В большинстве случаев для устранения слезотечения достаточно устранить раздражающий фактор, например с этой целью часто используют светозащитные очки. Изредка, причиной избыточного слезообразования могут стать патологические процессы в самой слезной железе (дакриоцистит). Нарушения оттока слезной жидкости, обусловленные сужением или непроходимостью слезоотводящих путей, либо нарушением правильного положения век, устраняют в большинстве случаев оперативным путем.
В норме, слезная жидкость омывает глазное яблоко, предохраняя его от высыхания и защищая от действия мелких инородных тел и микробов. Омыв глазное яблоко, слезная жидкость оттекает через слезные канальцы в слезный мешок, а затем в полость носа. Слезотечение может быть связано с избыточным образованием слезной жидкости или с нарушением ее оттока. Первое может быть вызвано раздражением (механическим, химическим, световым) конъюнктивы, а также воспалением конъюнктивы или роговицы, что требует незамедлительного обращения к врачу. Часто слезотечение носит рефлекторный характер, возникая на холоде, при раздражении слизистой оболочки носа, при сильных переживаниях и др. В большинстве случаев для устранения слезотечения достаточно устранить раздражающий фактор, например с этой целью часто используют светозащитные очки. Изредка, причиной избыточного слезообразования могут стать патологические процессы в самой слезной железе (дакриоцистит). Нарушения оттока слезной жидкости, обусловленные сужением или непроходимостью слезоотводящих путей, либо нарушением правильного положения век, устраняют в большинстве случаев оперативным путем.
Слепота
(caecitas) — значительное снижение зрения одного или двух глаз, вплоть до его полной утраты. Различают частичную, или неполную слепоту, при которой сохранено остаточное зрение в пределах от светоощущения до 0,05, и абсолютную, или полную, слепоту, когда острота зрения равна нулю и восприятие света также отсутствует. Основные причины слепоты — возрастная дегенерация зрительного пятна, глаукома, старческая катаракта, атрофия зрительного нерва, диабетическая ретинопатия и пигментный ретинит.
Спазм аккомодации
— нарушение работы глазной (цилиарной) мышцы и, как следствие, потеря способности четко различать предметы как вблизи, так и вдали. В офтальмологии под спазмом аккомодации понимается излишне стойкое напряжение аккомодации, обусловленное таким сокращением ресничной мышцы, которое не исчезает под влиянием условий, когда аккомодация не требуется. Очень часто школьники страдают подобным нарушением.
человеческий глаз | Определение, анатомия, схема, функция и факты
поперечное сечение человеческого глаза
Смотреть все СМИ
- Похожие темы:
- глазное яблоко слезный проток и железы оптический нерв веко зрительный пигмент
Просмотреть весь связанный контент →
Резюме
Прочтите краткий обзор этой темы
человеческий глаз , у человека специализированный орган чувств, способный получать зрительные образы, которые затем переносятся в мозг.
Анатомия зрительного аппарата
Вспомогательные структуры глаза
Глаз защищен от механических повреждений тем, что он заключен в глазницу или глазницу, которая состоит из частей нескольких костей черепа, образующих четырехгранная пирамида, вершина которой обращена назад к голове. Так, дно глазницы образовано частями верхней, скуловой и небной костей, а крыша — глазничной пластинкой лобной кости и за ней — малым крылом клиновидной кости. Зрительное отверстие, отверстие, через которое зрительный нерв уходит обратно в мозг, а большая глазная артерия входит в орбиту, находится на носовой стороне верхушки; верхняя глазничная щель представляет собой более крупное отверстие, через которое проходят крупные вены и нервы. Эти нервы могут нести невизуальные сенсорные сообщения, например боль, или они могут быть двигательными нервами, контролирующими мышцы глаза. Имеются и другие трещины и каналы, по которым проходят нервы и кровеносные сосуды. Глазное яблоко и его функциональные мышцы окружены слоем орбитального жира, который действует как подушка, обеспечивая плавное вращение глазного яблока вокруг практически фиксированной точки, центра вращения. Выпячивание глазных яблок — проптоз — при экзофтальмическом зобе вызывается скоплением жидкости в орбитальной жировой клетчатке.
Выпячивание глазных яблок — проптоз — при экзофтальмическом зобе вызывается скоплением жидкости в орбитальной жировой клетчатке.
Крайне важно, чтобы передняя поверхность глазного яблока, роговица, оставалась влажной. Это достигается веками, которые во время бодрствования сметают по поверхности через равные промежутки выделения слезного аппарата и других желез, а во время сна закрывают глаза и препятствуют испарению. Веки имеют дополнительную функцию предотвращения травм от инородных тел за счет действия мигательного рефлекса. Веки представляют собой складки ткани, покрывающие переднюю часть глазницы и, когда глаз открыт, оставляющие миндалевидное отверстие. Острия миндалины называются canthi; тот, что ближе всего к носу, — это внутренний угол глазной щели, а другой — внешний угол глазной щели. Веко можно разделить на четыре слоя: (1) кожа, содержащая железы, открывающиеся на поверхность края века, и ресницы; (2) мышечный слой, содержащий главным образом круговую мышцу глаза, отвечающую за закрытие век; (3) волокнистый слой, придающий крышке механическую устойчивость, его основными частями являются тарзальные пластинки, которые граничат непосредственно с отверстием между веками, называемым глазным отверстием; и (4) самый внутренний слой века, часть конъюнктивы. Конъюнктива представляет собой слизистую оболочку, которая служит для прикрепления глазного яблока к орбите и векам, но обеспечивает значительную степень вращения глазного яблока в орбите.
Конъюнктива представляет собой слизистую оболочку, которая служит для прикрепления глазного яблока к орбите и векам, но обеспечивает значительную степень вращения глазного яблока в орбите.
Конъюнктива
Конъюнктива выстилает веки, а затем изгибается назад по поверхности глазного яблока, образуя внешнее покрытие до его передней части и заканчиваясь в прозрачной области глаза, роговице. Часть, которая выстилает веки, называется пальпебральной частью конъюнктивы; часть, покрывающая белок глазного яблока, называется бульбарной конъюнктивой. Между бульбарной и пальпебральной конъюнктивой есть две рыхлые избыточные части, образующие углубления, которые выступают назад к экватору глазного яблока. Эти углубления называются верхним и нижним сводами, или конъюнктивальными мешками; именно рыхлость конъюнктивы в этих точках делает возможными движения век и глазного яблока.
Britannica Quiz
Человеческое тело
Возможно, вы знаете, что человеческий мозг состоит из двух половин, но какая часть человеческого тела состоит из крови? Узнайте об этом факте и многом другом, проверив оба полушария своего мозга в этой викторине по анатомии человека.
Фиброзный слой
Фиброзный слой, придающий крышке механическую устойчивость, состоит из толстых и относительно жестких тарзальных пластинок, граничащих непосредственно с глазным отверстием, и гораздо более тонкой глазной фасции, или листа соединительной ткани. салфетка; вместе они называются глазничной перегородкой. Когда веки закрыты, все отверстие глазницы закрыто этой перегородкой. Две связки, медиальная и латеральная глазные связки, прикрепленные к глазнице и к septum orbitale, стабилизируют положение век по отношению к глазному яблоку. Медиальная связка намного прочнее.
Мышцы век
Закрытие век достигается сокращением круговой мышцы, одиночного овального мышечного слоя, идущего от области лба и лица и окружающего орбиту в области век. Он разделен на глазничную и пальпебральную части, и именно пальпебральная часть внутри века вызывает закрытие века. Глазная часть проходит через веки от связки, называемой медиальной связкой глаза, и от соседней кости глазницы серией полуэллипсов, которые встречаются за пределами наружного угла глаза, латерального угла глазной щели, образуя пучок волокон, называемый латеральный шов век. Дополнительные части круговой мышцы получили отдельные названия, а именно мышца Горнера и мышца Риолана; они вступают в тесную связь со слезным аппаратом и способствуют оттоку слез. Мышца Риолана, прилежащая близко к краям век, способствует удержанию век в сомкнутом положении. Орбитальная часть orbicularis обычно не участвует в моргании, которое может полностью выполняться пальпебральной частью; однако это связано с плотным закрытием глаз. Кожа лба, виска и щеки затем стягивается к медиальной (носовой) стороне глазницы, и радиальные борозды, образованные этим действием глазничной части, в конечном итоге приводят к так называемым гусиным лапкам у пожилых людей. . Следует понимать, что две части могут быть активированы независимо друг от друга; таким образом, глазничная часть может сокращаться, вызывая нахмуривание бровей, что уменьшает количество света, поступающего сверху, в то время как пальпебральная часть остается расслабленной и позволяет глазам оставаться открытыми.
Дополнительные части круговой мышцы получили отдельные названия, а именно мышца Горнера и мышца Риолана; они вступают в тесную связь со слезным аппаратом и способствуют оттоку слез. Мышца Риолана, прилежащая близко к краям век, способствует удержанию век в сомкнутом положении. Орбитальная часть orbicularis обычно не участвует в моргании, которое может полностью выполняться пальпебральной частью; однако это связано с плотным закрытием глаз. Кожа лба, виска и щеки затем стягивается к медиальной (носовой) стороне глазницы, и радиальные борозды, образованные этим действием глазничной части, в конечном итоге приводят к так называемым гусиным лапкам у пожилых людей. . Следует понимать, что две части могут быть активированы независимо друг от друга; таким образом, глазничная часть может сокращаться, вызывая нахмуривание бровей, что уменьшает количество света, поступающего сверху, в то время как пальпебральная часть остается расслабленной и позволяет глазам оставаться открытыми.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчас
Подпишитесь сейчас
Открытие глаза является не только результатом пассивного расслабления круговой мышцы, но и следствием сокращения мышцы, поднимающей верхнее веко, верхнего века. Эта мышца берет начало от экстраокулярных мышц на вершине глазницы в виде узкого сухожилия и направляется вперед в верхнее веко в виде широкого сухожилия, апоневроза леватора, который прикрепляется к передней поверхности предплюсны и коже, покрывающей верхнюю крышка. Сокращение мышцы вызывает поднятие верхнего века. Нервные связи этой мышцы тесно связаны с нервными связями экстраокулярной мышцы, необходимой для подъема глаза, так что, когда глаз смотрит вверх, верхнее веко стремится подняться в унисон.
Круговая и поднимающая мышцы представляют собой поперечно-полосатые мышцы, находящиеся под произвольным контролем. Веки также содержат гладкие (непроизвольные) мышечные волокна, которые активируются симпатическим отделом вегетативной системы и имеют тенденцию расширять глазную щель (глазное отверстие) за счет подъема верхнего и опускания нижнего века.
В дополнение к уже описанным мышцам, другие лицевые мышцы часто взаимодействуют при закрытии или открытии век. Так, corrugator supercilii мышцы тянут брови к переносице, образуя выступающую «крышу» над медиальным углом глаза и образуя характерные борозды на лбу; крыша используется в первую очередь для защиты глаз от бликов солнца. Пирамидальные, или procerus, мышцы занимают переносицу; они возникают из нижней части носовых костей и прикрепляются к коже нижней части лба по обе стороны от средней линии; они натягивают кожу в поперечные борозды. При открытии века лобная мышца, поднимающаяся высоко на лбу, на полпути между венечным швом, швом, пересекающим верхнюю часть черепа, и глазничным краем, прикрепляется к коже бровей. Таким образом, сокращение заставляет брови подниматься и противодействует действию орбитальной части круговой мышцы; мышца особенно используется, когда человек смотрит вверх. Он также приводится в действие, когда зрение затруднено либо из-за расстояния, либо из-за отсутствия достаточного света.
Самый наружный слой века — это кожа, черты которой мало чем отличаются от кожи на остальной части тела, за исключением, возможно, крупных пигментных клеток, которые, хотя и встречаются в других местах, гораздо более многочисленны в коже век крышки. Клетки могут блуждать, и именно эти движения пигментных клеток определяют изменения окраски, наблюдаемые у некоторых людей с отклонениями в состоянии здоровья. Кожа имеет потовые железы и волосы. По мере приближения к границе между кожей и конъюнктивой волосы меняют свой характер и становятся ресницами.
Железистый аппарат
Глаз увлажняется секретом слезных желез (слезных желез). Эти миндалевидные железы под верхними веками отходят внутрь от внешнего угла каждого глаза. Каждая железа имеет две доли. Одна часть находится в неглубоком углублении в части глазницы, образованной лобной костью. Другая часть выступает в заднюю часть верхней крышки. Протоки каждой железы, числом от 3 до 12, открываются в верхний конъюнктивальный свод, или мешок. Из свода слезы стекают через глаз в слезные точки, небольшие отверстия на краю каждого века возле его внутреннего угла. Пункты — это отверстия в слезных протоках; они несут слезы в слезные мешки, расширенные верхние концы носослезных протоков, которые несут слезы в нос.
Из свода слезы стекают через глаз в слезные точки, небольшие отверстия на краю каждого века возле его внутреннего угла. Пункты — это отверстия в слезных протоках; они несут слезы в слезные мешки, расширенные верхние концы носослезных протоков, которые несут слезы в нос.
Испарение слез, протекающих через глаз, в значительной степени предотвращается секрецией маслянистых и слизистых веществ другими железами. Так, мейбомиевы, или предплюсневые железы, состоят из ряда удлиненных желез, проходящих через тарзальные пластинки; они выделяют масло, которое выходит на поверхность края века и действует как барьер для слезной жидкости, которая скапливается в бороздках между глазным яблоком и барьерами века.
Стандартное обследование глаз: Медицинская энциклопедия MedlinePlus
Стандартный осмотр глаз — это серия тестов, проводимых для проверки вашего зрения и здоровья ваших глаз.
Сначала вас спросят, есть ли у вас проблемы с глазами или зрением. Вас попросят описать эти проблемы, как долго они у вас есть, и любые факторы, которые сделали их лучше или хуже.
Ваша история ношения очков или контактных линз также будет рассмотрена. Затем глазной врач спросит о вашем общем состоянии здоровья, в том числе о лекарствах, которые вы принимаете, и истории болезни вашей семьи.
Затем врач проверит ваше зрение (остроту зрения) с помощью таблицы Снеллена.
- Вам будет предложено прочитать случайные буквы, которые становятся меньше строка за строкой по мере того, как ваши глаза перемещаются вниз по таблице. Некоторые диаграммы Снеллена на самом деле являются видеомониторами, показывающими буквы или изображения.
- Чтобы определить, нужны ли вам очки, врач поставит перед вашим глазом несколько линз по одной и спросит, когда буквы на диаграмме Снеллена станут лучше видны. Это называется преломлением.
Другие части экзамена включают тесты на:
- Проверьте, правильно ли у вас трехмерное (3D) зрение (стереопсис).
- Проверьте свое боковое (периферийное) зрение.
- Проверьте мышцы глаз, попросив вас посмотреть в разные стороны на фонарик или другой небольшой предмет.

- Осмотрите зрачки фонариком, чтобы увидеть, правильно ли они реагируют (сужаются) на свет.
- Часто вам будут давать глазные капли, чтобы открыть (расширить) ваши зрачки. Это позволяет врачу использовать устройство, называемое офтальмоскопом, для просмотра структур в задней части глаза. Эта область называется глазным дном. Он включает сетчатку и близлежащие кровеносные сосуды и зрительный нерв.
Другое увеличительное устройство, называемое щелевой лампой, используется для:
- осмотра передней части глаза (веков, роговицы, конъюнктивы, склеры и радужной оболочки)
- проверки на повышенное внутриглазное давление (глаукома) с помощью метода, называемого тонометрией
Дальтонизм проверяется с помощью карточек с цветными точками, образующими числа.
Запишитесь на прием к окулисту (некоторые принимают пациентов без очереди). Избегайте напряжения глаз в день теста. Если вы носите очки или контактные линзы, возьмите их с собой. Вам может понадобиться кто-то, кто отвезет вас домой, если врач использует глазные капли для расширения ваших зрачков.
Вам может понадобиться кто-то, кто отвезет вас домой, если врач использует глазные капли для расширения ваших зрачков.
Тесты не вызывают боли или дискомфорта.
Все дети должны проходить проверку зрения у педиатра или семейного врача примерно в то время, когда они изучают алфавит, а затем каждые 1–2 года. Скрининг следует начинать раньше, если подозреваются какие-либо проблемы со зрением.
В возрасте от 20 до 39 лет:
- Полное обследование глаз следует проводить каждые 5–10 лет.
- Взрослые, которые носят контактные линзы, нуждаются в ежегодном осмотре глаз
- Определенные глазные симптомы или заболевания могут потребовать более частых осмотров.
Взрослые старше 40 лет, у которых нет факторов риска или продолжающихся заболеваний глаз, должны пройти скрининг:
- Каждые 2–4 года для взрослых в возрасте от 40 до 54 лет.
- Каждые 1–3 года для взрослых в возрасте от 55 до 64 лет.
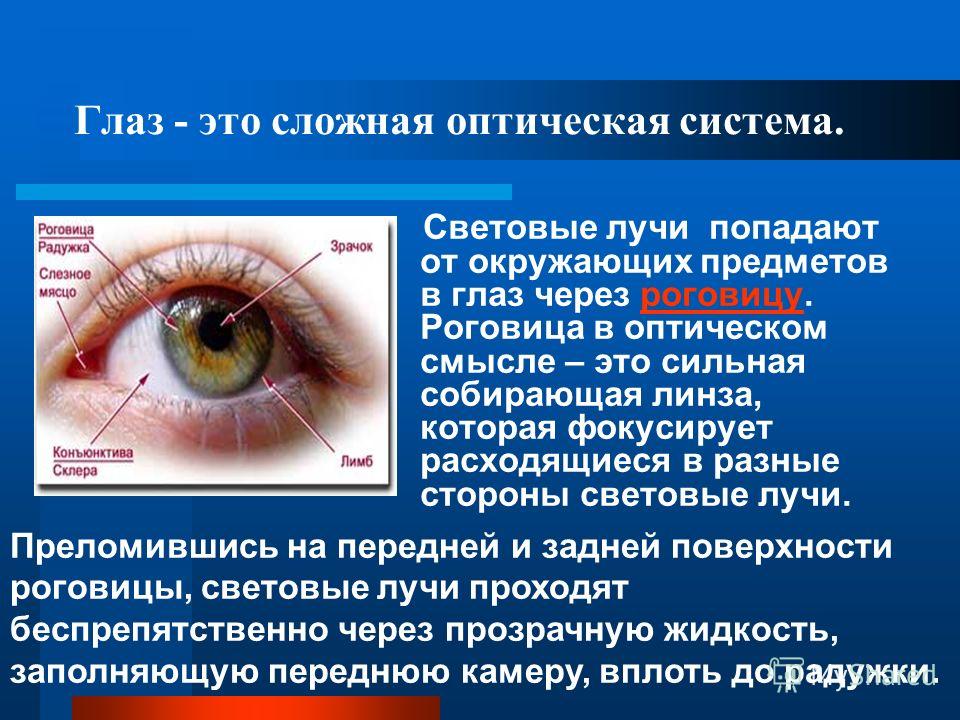
- Каждые 1–2 года для взрослых в возрасте 65 лет и старше
В зависимости от ваших факторов риска заболеваний глаз и ваших текущих симптомов или заболеваний ваш глазной врач может порекомендовать вам чаще проходить осмотры.
Некоторые глазные и медицинские проблемы, которые могут быть обнаружены при обычной проверке зрения, включают:
- Катаракту (помутнение хрусталика глаза)
- Диабет
- Глаукома
- Высокое кровяное давление
- Возрастная дегенерация желтого пятна (ARMD), (потеря остроты центрального зрения)
Результаты планового осмотра глаз являются нормальными, если врач-офтальмолог обнаруживает у вас:
- 20/20 ( 6/6) (нормальное) зрение
- Способность различать цвета
- Полное поле зрения
- Правильная координация глазных мышц
- Нормальное внутриглазное давление
- Нормальные структуры глаза (роговица, радужная оболочка, хрусталик)
Аномальные результаты могут быть вызваны любым из следующего:
- ARMD
- Астигматизм (аномально искривленная роговица)
- Закупорка слезного канала
- Катаракта
- Дальтонизм
- Дистрофия роговицы
- Травмы или язвы роговицы, инфекции
- Повреждение нервов или кровеносных сосудов глаза
- Повреждение глаза, связанное с диабетом (диабетическая ретинопатия)
- Гиперметропия (дальнозоркость)
- Глаукома
- Травма глаза
- )
- Пресбиопия (неспособность фокусироваться на близких объектах, которая развивается с возрастом)
- Косоглазие (косоглазие)
- Разрыв или отслойка сетчатки
Этот список может не включать все возможные причины аномальных результатов.
Если вы получите капли для расширения зрачка для офтальмоскопии, ваше зрение будет нечетким.
- Носите солнцезащитные очки, чтобы защитить глаза от солнечного света, который может еще больше повредить глаза, когда они расширены.
- Попросите кого-нибудь отвезти вас домой.
- Капли обычно исчезают через несколько часов.
В редких случаях расширяющие глаза капли вызывают:
- Приступ закрытоугольной глаукомы
- Головокружение
- Сухость во рту
- Промывка
- Тошнота и рвота
Стандартное офтальмологическое обследование; рутинный осмотр глаз; Проверка зрения — стандартная; Ежегодный осмотр глаз
- Проверка остроты зрения
- Проверка поля зрения
Болл Дж. В., Дейнс Дж. Э., Флинн Дж. А., Соломон Б. С., Стюарт Р. В. Глаза. В: Болл Дж. В., Дейнс Дж. Э., Флинн Дж. А., Соломон Б. С., Стюарт Р. В., ред. Руководство Зайделя по физикальному обследованию . 9-е изд. Сент-Луис, Миссури: Elsevier; 2019: глава 12.
9-е изд. Сент-Луис, Миссури: Elsevier; 2019: глава 12.
Чак Р.С., Данн С.П., Флаксель С.Дж.; Комитет по предпочтительной практике Американской академии офтальмологии и др. Предпочтительная практика комплексной медицинской оценки зрения у взрослых. Офтальмология . 2021;128(1):1-29. www.aaojournal.org/article/S0161-6420(20)31026-5/fulltext. Опубликовано 12 ноября 2020 г. По состоянию на 2 марта 2021 г.
Олицкий С.Е., Марш Д.Д. Осмотр глаза. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Учебник педиатрии Нельсона . 21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 637.
Прокопич С.Л., Гринчак П., Фланаган Дж.Г., Хайнс А.Ф., Чизхолм С. Оценка здоровья глаз. В: Эллиот Д.Б., изд. Клинические процедуры первичной офтальмологической помощи . 5-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 7.
Обновлено: Франклин В. Лусби, доктор медицинских наук, офтальмолог, Институт зрения Лусби, Ла-Хойя, Калифорния. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Характеристики глаз при шизофрении
Возможно, вы не сможете определить, есть ли у кого-то шизофрения, просто взглянув на его глаза. Но определенные характеристики и поведение глаз человека связаны с этим состоянием психического здоровья.
Глазные симптомы, такие как неподвижный взгляд, наряду с другими признаками могут указывать на некоторые виды шизофрении. Специалист в области психического здоровья иногда может использовать эти симптомы, чтобы определить, есть ли у человека это заболевание.
Читайте дальше, чтобы узнать о движениях глаз и характеристиках, связанных с шизофренией, и о том, почему они происходят.
Зрительные изменения очень распространены у больных шизофренией. Общие изменения могут включать:
Нистагм
Если вы живете с шизофренией, вы можете испытывать непроизвольные повторяющиеся движения глаз. Это известно как нистагм, который может быть побочным эффектом некоторых лекарств или вызван атипичными характеристиками:
Это известно как нистагм, который может быть побочным эффектом некоторых лекарств или вызван атипичными характеристиками:
- Дискрический тракт (глазные нервы в вашем мозге)
- мозг
- Внутреннее ухо
Ваши глаза могут двигаться:
- Сторона на сторону
- Вверх и вниз
- в циркулярии
Люди с шизофренией и их родственники могут испытывать нетипичные движения глаз при следовании за движущимся объектом. Исследования показывают, что необычные SPEM могут возникать у 50–85 процентов людей, страдающих шизофренией.
Косоглазие
Косоглазие, также известное как «косоглазие», возникает, когда ваши глаза смотрят в разные стороны. В большинстве случаев один глаз выворачивается больше, чем другой, но может выворачиваться и один глаз. Косоглазие связано с шизофренией.
Нарушение остроты зрения
Острота зрения описывает остроту зрения человека. У больных шизофренией острота зрения ниже. Психиатрические препараты могут повлиять на ваше зрение.
У больных шизофренией острота зрения ниже. Психиатрические препараты могут повлиять на ваше зрение.
Температура роговицы
У больных шизофренией может быть значительно более высокая температура роговицы.
Повышенная частота моргания
Люди с шизофренией часто моргают быстрее, чем люди без этого психического расстройства.
Атипичные характеристики сетчатки
Сетчатка представляет собой тонкий слой ткани, выстилающий заднюю часть глаза. Люди с шизофренией могут иметь атипичные структурные характеристики сетчатки.
Нарушения зрительной обработки
Визуальная обработка включает в себя интерпретацию того, что вы видите. Нарушение зрительной обработки также часто встречается у людей, страдающих шизофренией. Эти нарушения могут включать:
- трудности с контрастной чувствительностью, способность различать оттенки света и тени
- трудности с обработкой формы и движения, способность обрабатывать скорость и движение объектов
- зрительные искажения, объекты могут выглядеть изогнутыми или волнистый
Возможно, вы не сможете сказать, что у кого-то шизофрения, просто взглянув на его глаза. Вы можете заметить нетипичный взгляд или пристальный взгляд, но вы не сможете определить, есть ли у человека шизофрения, только по одному этому.
Вы можете заметить нетипичный взгляд или пристальный взгляд, но вы не сможете определить, есть ли у человека шизофрения, только по одному этому.
Симптомы шизофрении разнообразны. Симптомы обычно сгруппированы в две категории: положительные и отрицательные.
Классификация отражает активность вашего мозга. Повышенная активность в определенных областях мозга вызывает положительные симптомы, а снижение активности в других областях вызывает отрицательные симптомы.
Положительные симптомы хорошо реагируют на терапевтические препараты. Эти симптомы могут включать:
- нарушение мыслей и речи
- галлюцинации и бред
Негативные симптомы не реагируют на лекарства. Эти симптомы могут включать:
- отсутствие желания социальных контактов
- проблемы или неспособность чувствовать удовольствие
- трудность в функционировании
Медицинские работники точно не знают, что вызывает изменения глаз у людей с шизофренией. Но некоторые исследования показывают, что генетика играет роль. Определенные гены, такие как RGS4 и ген катехол-О-метилтрансферазы (COMT), связаны с шизофренией и изменениями в отслеживании взгляда человека.
Но некоторые исследования показывают, что генетика играет роль. Определенные гены, такие как RGS4 и ген катехол-О-метилтрансферазы (COMT), связаны с шизофренией и изменениями в отслеживании взгляда человека.
Воспаление глаз также может быть связано с шизофренией. Люди с этим психическим заболеванием иногда имеют повышенные маркеры воспаления в крови, что говорит о том, что инфекция может вызывать некоторые из этих глазных симптомов.
Исследователи также обнаружили изменения в хромосоме 6 у некоторых больных шизофренией. Эта хромосома участвует в иммунном ответе, и изменения в этой хромосоме могут повлиять на реакцию человека на инфекцию и уровень воспаления в его организме.
У больных шизофренией могут проявляться симптомы атипичных характеристик в частях мозга при выполнении задач обработки зрительных образов. Эти характеристики могут влиять на вход в их зрительную систему.
Необходимы дополнительные исследования, чтобы выяснить возможные причины изменений глаз, связанных с шизофренией.
Изменения глаз у больных шизофренией могут быть связаны с несколькими факторами.
Расширение мелких вен сетчатки, известных как венулы сетчатки, может вызывать симптомы психоза в детском и взрослом возрасте. Искажение зрения также может указывать на наличие у человека психического расстройства.
Если у вас шизофрения, колебания дофамина, происходящие в вашем мозгу, также могут возникать в сетчатке. Это может повлиять на вашу визуальную обработку и движение глаз.
Медицинские работники нуждаются в дополнительных исследованиях, чтобы определить все факторы риска изменений глаз у людей, страдающих шизофренией. Если у вас есть опасения, поговорите со своим врачом и обратитесь к офтальмологу. Они могут провести осмотр глаз и предоставить вам соответствующее лечение и помощь, если это необходимо.
Помощь при шизофрении
Если у вас, вашего друга или близкого человека есть шизофрения, вот ресурсы для поиска помощи:
- Страница горячей линии Национального альянса по психическим заболеваниям (NAMI)
- Администрация службы психического здоровья и злоупотребления психоактивными веществами (SAMHSA) Поиск служб лечения поведенческого здоровья
- Schizophrenia & Psychosis Action Alliance
Лекарства от шизофрении не существует, но специалист по психическому здоровью может помочь вам справиться с этим заболеванием.
Вы можете получить различные виды лечения, чтобы облегчить ваши симптомы. Ваша лечащая команда может поговорить с вами и определить наилучшее лечение для вашей ситуации и симптомов.
Лечение может включать:
- медикаментозное лечение
- терапию или обучение социальным навыкам
- профессиональную реабилитацию или обучение профессиональным навыкам
- стационарное стационарное лечение
Иногда люди принимают дополнительные лекарства, такие как витамины и добавки, но всегда лучше поговорить с вашим врачом, прежде чем сделать это. Ваш врач может сообщить вам, будет ли этот метод мешать действию каких-либо лекарств, которые вы принимаете, и будет ли это безопасно.
Лечение глазных симптомов
Хотя не существует специального лечения глазных симптомов, связанных с шизофренией, медицинский работник может помочь диагностировать и лечить любую основную инфекцию и связанное с ней воспаление, связанное с атипичными характеристиками глаз.
